SVT and paroxysmal SVT are triggered by a reentry mechanism. This may be induced by premature atrial or ventricular ectopic beats. Other triggers include hyperthyroidism and stimulants, including caffeine, drugs, and alcohol.,
paroxysmale SVT wordt niet alleen waargenomen bij gezonde personen; Het komt ook vaak voor bij patiënten met een eerder myocardinfarct, mitralisklepprolaps, reumatische hartziekte, pericarditis, pneumonie, chronische longziekte en huidige alcoholintoxicatie. Digoxinetoxiciteit kan ook geassocieerd worden met paroxysmale SVT.
atriale tachyaritmieën
sinustachycardie
sinustachycardie is de meest voorkomende SVT. Het heeft een versnelde sinussnelheid die een fysiologische reactie op een stressor is., Het wordt gekenmerkt door een hartslag sneller dan 100 slagen per minuut (bpm) en gaat over het algemeen een regelmatig ritme met p golven vóór alle QRS complexen. (Zie de afbeelding hieronder.)
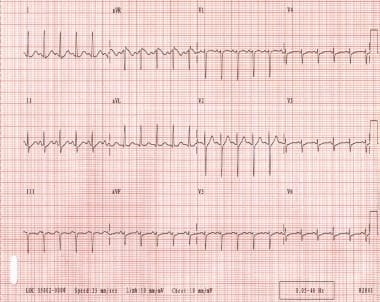 sinustachycardie. Merk op dat de QRS complexen smal en regelmatig zijn. De hartslag van de patiënt is ongeveer 135 slagen per minuut. P golven zijn normaal in de morfologie.
sinustachycardie. Merk op dat de QRS complexen smal en regelmatig zijn. De hartslag van de patiënt is ongeveer 135 slagen per minuut. P golven zijn normaal in de morfologie. onderliggende fysiologische spanningen zoals hypoxie, hypovolemie, koorts, angst, pijn, hyperthyreoïdie en lichaamsbeweging induceren gewoonlijk sinustachycardie., Bepaalde drugs, zoals stimulerende middelen (bijvoorbeeld, nicotine, cafeïne), medicijnen (bijvoorbeeld, atropine, salbutamol), recreatieve drugs (bijvoorbeeld, cocaïne, amfetaminen, ecstasy), en hydralazine, kan ook induceren de aandoening. De behandeling omvat het aanpakken van de fundamentele onderliggende stressor.
inadequate sinustachycardie
IST is een versnelde baseline sinusratio in afwezigheid van een fysiologische stressor. In deze situatie kunnen gezonde volwassenen een verhoogde rusthartfrequentie en een overdreven hartslagrespons hebben op zelfs minimale lichaamsbeweging., Deze tachyaritmie wordt het vaakst waargenomen bij jonge vrouwen zonder structurele hartziekte.
het onderliggende mechanisme van IST Kan overgevoeligheid van de sinusknoop zijn voor autonome invoer of een afwijking binnen de sinusknoop en / of de autonome invoer ervan. P golf morfologie is normaal op ECG en het is een diagnose van uitsluiting.
sinusknoop reentrant tachycardie
SNRT wordt vaak verward met IST. SNRT is te wijten aan een terugkeercircuit, hetzij in of in de buurt van de sinusknoop. Daarom heeft het een abrupt begin en offset., De hartslag is meestal 100-150 bpm, en elektrocardiografische tracings vertonen meestal een normale sinus P golf morfologie.
atriale tachycardie
atriale tachycardie is een aritmie die ontstaat uit het atriale myocardium. Verhoogde automaticiteit, getriggerde activiteit of terugkeer kan resulteren in deze zeldzame tachycardie. De hartslag is regelmatig en is meestal 120-250 bpm. De morfologie van de P-golf verschilt van de sinus-P-golven en is afhankelijk van de plaats van oorsprong van de tachycardie. (Zie de afbeelding hieronder.,)
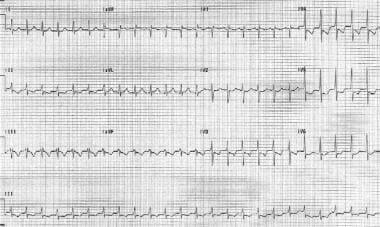 atriale tachycardie. De hartslag van de patiënt is 151 bpm. P golven staan rechtop in lood V1.
atriale tachycardie. De hartslag van de patiënt is 151 bpm. P golven staan rechtop in lood V1. omdat bij de aritmie de AV-knoop niet is betrokken, zijn nodale blokkers, zoals adenosine en verapamil, gewoonlijk niet succesvol in het beëindigen van deze aritmie. Atriale tachycardie is ook geassocieerd met digoxinetoxiciteit via het getriggerde mechanisme.,
multifocale atriale tachycardie
multifocale atriale tachycardie is een tachyaritmie die ontstaat in het atriumweefsel; het is samengesteld uit 3 of meer p-golfmorfologieën en hartslag. Deze aritmie is vrij ongewoon; het wordt typisch waargenomen bij oudere patiënten met longziekte. De hartslag is groter dan 100 SPM, en elektrocardiografische bevindingen omvatten meestal een onregelmatig ritme, die verkeerd kan worden geïnterpreteerd als atriumfibrilleren (zie de afbeelding hieronder). De behandeling omvat het corrigeren van het onderliggende ziekteproces., Magnesium en verapamil kunnen soms effectief zijn.
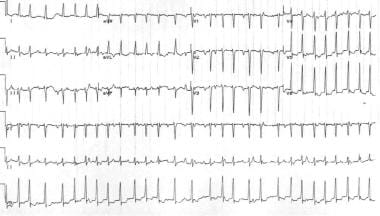 multifocale atriale tachycardie. Let op de verschillende P-golf morfologieën en onregelmatig onregelmatige ventriculaire respons.
multifocale atriale tachycardie. Let op de verschillende P-golf morfologieën en onregelmatig onregelmatige ventriculaire respons. atriale flutter
atriale flutter is een tachyaritmie boven de AV-knoop met een atriale snelheid van 250-350 bpm. Het mechanisme achter atriale flutter is over het algemeen opnieuw van aard. Typisch, tegen de klok in atriale flutter is te wijten aan een macroreentrant rechts atriale circuit., Het wordt vaak waargenomen bij patiënten met een van de volgende voorwaarden:
-
Ischemische hart-en vaatziekten
-
Myocardinfarct
-
Cardiomyopathie
-
Myocarditis
-
longembolie
-
Giftig bij inname (bv. alcohol)
-
thoraxtrauma
Atriale flutter kan worden met een overgangsperiode van ritme en kan de voortgang boezemfibrilleren., Elektrocardiografische bevindingen van typische atriale flutter omvatten negatieve zaagtand flutter golven in leads II, III, en aVF. AV-geleiding is meestal 2: 1, wat een ventriculaire snelheid van ongeveer 150 bpm oplevert. (Zie de afbeelding hieronder.)
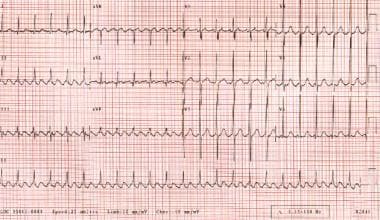 atriale flutter. De hartslag van de patiënt is ongeveer 135 bpm met 2: 1 geleiding. Let op de zaagtand patroon gevormd door de flutter golven.
atriale flutter. De hartslag van de patiënt is ongeveer 135 bpm met 2: 1 geleiding. Let op de zaagtand patroon gevormd door de flutter golven. atriumfibrilleren
atriumfibrilleren is een zeer vaak voorkomende aritmie die ontstaat door chaotische atriumdepolarisatie., Het atriale tarief is gewoonlijk 300-600 bpm, terwijl het ventriculaire tarief 170 bpm of meer kan zijn. Elektrocardiografische bevindingen omvatten kenmerkend een onregelmatig ritme met fibrillatoire atriale activiteit. (Zie de afbeelding hieronder.)
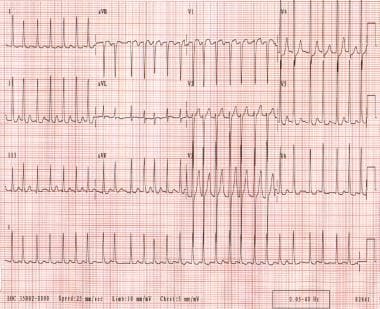 atriumfibrilleren. De ventriculaire snelheid van de patiënt varieert van 130-168 bpm. Het ritme is onregelmatig onregelmatig. P golven zijn niet waarneembaar.,>
atriumfibrilleren. De ventriculaire snelheid van de patiënt varieert van 130-168 bpm. Het ritme is onregelmatig onregelmatig. P golven zijn niet waarneembaar.,>
Hypertensie
Ischemische hart-en vaatziekten
Pericarditis
Dit
Alcohol intoxicatie
Mitralisklep prolaps en andere aandoeningen van de mitralisklep
Digitalis toxiciteit
Bij boezemfibrilleren treedt op bij jonge of middelbare de leeftijd van patiënten in de afwezigheid van structurele hart-en vaatziekten of een andere aanwijsbare oorzaak, het is een zogenaamde lone of idiopathische atriale fibrillatie.,
av tachyaritmieën
AV nodale reentrant tachycardie
een van de veel voorkomende oorzaken van paroxysmale SVT is AVNRT. AVNRT wordt gediagnosticeerd bij 50-60% van de patiënten met regelmatige smalle QRS tachyaritmie en is vaak bij mensen ouder dan 20 jaar. De hartslag is 120-250 bpm en is meestal vrij regelmatig. (Zie de afbeeldingen hieronder.)
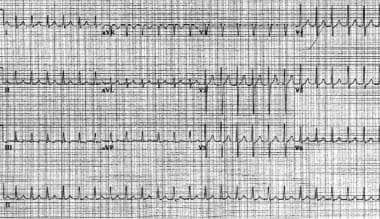 atrioventriculaire nodale reentrant tachycardie. De hartslag van de patiënt is ongeveer 146 bpm met een normale as. Let op de pseudo s golven in leads II, III, en aVF., Let ook op de pseudo R’ golven in V1 en aVR. Deze doorbuigingen vertegenwoordigen retrograde atriale activering.
atrioventriculaire nodale reentrant tachycardie. De hartslag van de patiënt is ongeveer 146 bpm met een normale as. Let op de pseudo s golven in leads II, III, en aVF., Let ook op de pseudo R’ golven in V1 en aVR. Deze doorbuigingen vertegenwoordigen retrograde atriale activering. 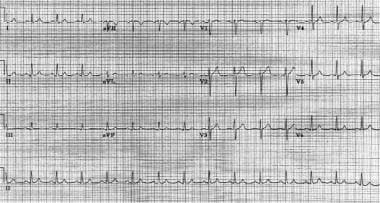 dezelfde patiënt als in de vorige afbeelding. De patiënt is in sinusritme na atrioventriculaire nodale reentrant tachycardie.
dezelfde patiënt als in de vorige afbeelding. De patiënt is in sinusritme na atrioventriculaire nodale reentrant tachycardie. AVNRT kan voorkomen bij gezonde, jonge individuen, en het komt het meest voor bij vrouwen. De meeste patiënten hebben geen structurele hartziekte., Nochtans, af en toe kunnen deze individuen een onderliggende hartvoorwaarde zoals reumatische hartkwaal, pericarditis, myocardinfarct, mitralisklep prolaps, of preexcitation syndroom hebben.
een begrip van de elektrofysiologie van AV-knoopweefsel is zeer belangrijk voor het begrijpen van het mechanisme van AVNRT. In de meeste mensen, de AV-knoop heeft een enkele geleidende weg die impulsen op een anterograde manier voert om de bundel van zijn depolariseren. In bepaalde gevallen kan AV-knoopweefsel 2 geleidende routes hebben met verschillende elektrofysiologische eigenschappen., Eén weg (alfa) is een relatief langzaam geleidende weg met een korte vuurvaste periode, terwijl de tweede weg (beta) een snel geleidende weg met een lange vuurvaste periode is.
de coëxistentie van deze functioneel verschillende routes dient als substraat voor reentrant tachycardie. Elektrofysiologische studies hebben bij 40% van de patiënten dubbele av-knooppunten aangetoond.
het ontstaan van AVNRT wordt veroorzaakt door een premature atriale impuls., Een voortijdige atriale impuls kan de AV-knoop bereiken wanneer de snelle weg (beta) is nog steeds refractair van de vorige impuls, maar de langzame weg (alfa) kan in staat zijn om uit te voeren. De voortijdige impuls voert dan door de langzame weg (alpha) op een anterograde manier; de snelle weg (beta) blijft wegens zijn langere vuurvaste periode herstellen.
nadat de impuls op een anterograde manier door de langzame route (Alfa) geleid wordt, kan de snelle route (beta) teruggevonden worden. De impuls voert dan retrograde wijze via de snelle (beta) weg., Als de langzame weg (Alfa) opnieuw gepolariseerd is tegen de tijd dat de impuls de retrograde geleiding voltooit, kan de impuls de langzame weg (Alfa) opnieuw binnengaan en AVNRT in werking stellen. (Zie de afbeelding hieronder.)
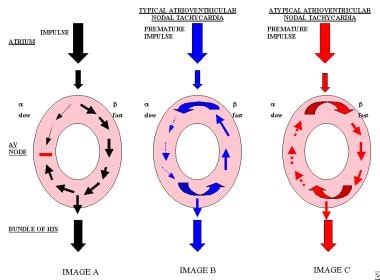 Afbeelding A toont de langzame route en de snelle route, waarbij een regelmatige impuls door de atrioventriculaire knoop wordt geleid. Afbeelding B toont een voortijdige impuls die wordt uitgevoerd op een anterograde manier door de langzame weg en op een retrograde manier door de snelle weg, zoals wordt gezien in typische atrioventriculaire nodale tachycardie., Afbeelding C toont de premature impuls die retrograde door de weg wordt geleid en de impuls die de weg met anterogradegeleiding terugkeert, die vaak bij patiënten met atypische atrioventriculaire nodale tachycardie wordt gezien. belangrijk is dat bij AVNRT de ventrikels niet betrokken zijn als onderdeel van het terugkeercircuit; de noodzaak van perinodaal atriaal weefsel naar het circuit is controversieel., Omdat de impuls meestal op een anterograde manier door de langzame weg en op een retrograde manier door de snelle weg voert, is het PR-interval langer dan het RP-interval. Bij patiënten met een typisch AVNRT bevindt de P-golf zich dus gewoonlijk aan het eindgedeelte van het QRS-complex.
Afbeelding A toont de langzame route en de snelle route, waarbij een regelmatige impuls door de atrioventriculaire knoop wordt geleid. Afbeelding B toont een voortijdige impuls die wordt uitgevoerd op een anterograde manier door de langzame weg en op een retrograde manier door de snelle weg, zoals wordt gezien in typische atrioventriculaire nodale tachycardie., Afbeelding C toont de premature impuls die retrograde door de weg wordt geleid en de impuls die de weg met anterogradegeleiding terugkeert, die vaak bij patiënten met atypische atrioventriculaire nodale tachycardie wordt gezien. belangrijk is dat bij AVNRT de ventrikels niet betrokken zijn als onderdeel van het terugkeercircuit; de noodzaak van perinodaal atriaal weefsel naar het circuit is controversieel., Omdat de impuls meestal op een anterograde manier door de langzame weg en op een retrograde manier door de snelle weg voert, is het PR-interval langer dan het RP-interval. Bij patiënten met een typisch AVNRT bevindt de P-golf zich dus gewoonlijk aan het eindgedeelte van het QRS-complex.
bij patiënten met atypische AVNRT verloopt anterogradegeleiding via de snelle route, terwijl retrogradegeleiding via de langzame route plaatsvindt. Bij deze atypische patiënten is het RP-interval langer dan het PR-interval.,
av reentrant tachycardie
AVRT is een andere veel voorkomende vorm van paroxysmale SVT. De incidentiegraad van AVRT in de algemene populatie is 0,1-0,3%. AVRT komt vaker voor bij mannen dan bij vrouwen (man / vrouw verhouding van 2:1), en patiënten met AVRT treden vaak op jongere leeftijd op dan patiënten met AVNRT. AVRT wordt geassocieerd met de Ebstein-anomalie, hoewel de meeste patiënten met AVRT geen bewijs hebben van structurele hartziekten.,
AVRT is het resultaat van de aanwezigheid van 2 of meer geleidende routes; in het bijzonder de AV-knoop en 1 of meer bypass tracts. In een normaal hart is slechts één geleidingsroute aanwezig. Geleiding begint bij de sinusknoop, vordert naar de AV-knoop, en vervolgens naar de bundel van zijn en de bundel takken. Bij AVRT verbinden 1 of meer bijkomende routes de atria en de ventrikels. De bijkomende wegen kunnen impulsen op een anterograde manier, een retrograde manier, of beide voeren.,
wanneer impulsen op een anterograde manier over de bijkomende route bewegen, resulteert ventriculaire pre-excitatie. Dit veroorzaakt een kort PR-interval en een deltagolf, zoals wordt waargenomen bij personen met het syndroom van Wolff-Parkinson-White (WPW). Een deltagolf is de initiële afbuiging van het QRS-complex, als gevolg van depolarisatie van de ventrikels. (Zie de afbeelding hieronder.)
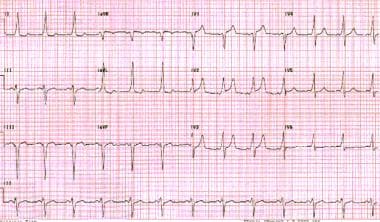 Wolff-Parkinson-White pattern. Let op het korte PR interval en onduidelijke opgaande slag (deltagolf) naar de QRS complexen.,
Wolff-Parkinson-White pattern. Let op het korte PR interval en onduidelijke opgaande slag (deltagolf) naar de QRS complexen., belangrijk is dat niet alle bijkomende routes op een anterograde manier verlopen. Verborgen accessoire paden zijn niet duidelijk tijdens sinusritme, en ze zijn alleen in staat om retrograde geleiding.
een terugkeercircuit wordt meestal tot stand gebracht door impulsen die op een anterograde manier door de AV-knoop en op een retrograde manier door de accessoire route reizen; dit wordt orthodromisch AVRT genoemd. (Zie de afbeelding hieronder.)
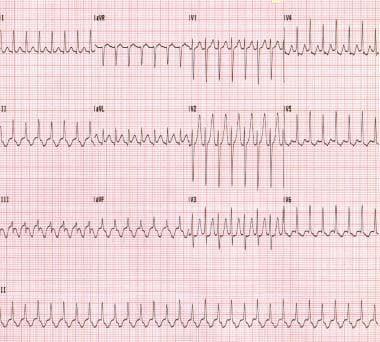 Orthodromische atrioventriculaire reentrant tachycardie., Deze patiënt heeft het Wolff-Parkinson-White syndroom.
Orthodromische atrioventriculaire reentrant tachycardie., Deze patiënt heeft het Wolff-Parkinson-White syndroom. een terugkeercircuit kan ook tot stand worden gebracht door een voortijdige impuls die op een anterograde manier door een manifeste bijkomende route en op een retrograde manier door de AV-knoop reist; dit wordt antidromische AVRT genoemd. Terwijl de orthodromische avrt typisch een nauw-complexe tachycardie is, schrijft antidromische AVRT een bizarre, breed-complexe tachycardie toe. (Zie de afbeeldingen hieronder.)
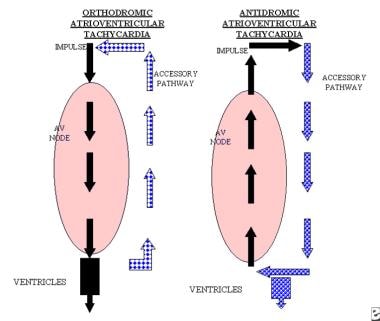 de linker afbeelding toont de atrioventriculaire knoop met de bijbehorende pathway., De impuls wordt uitgevoerd op een anterograde manier in de atrioventriculaire knoop en op een retrograde manier in de bijkomende weg. Dit circuit staat bekend als orthodromische atrioventriculaire reentrant tachycardie en kan optreden bij patiënten met verborgen accessoire tracts of Wolff-Parkinson-White syndroom. Het juiste beeld toont de impuls die op een anterograde manier door de bijkomende weg en op een retrograde manier via de atrioventriculaire knoop wordt geleid., Dit type circuit staat bekend als antidromische atrioventriculaire reentrant tachycardie en komt alleen voor bij patiënten met het syndroom van Wolff-Parkinson-White. Beide patronen kunnen retrograde P golven vertonen na de QRS complexen.
de linker afbeelding toont de atrioventriculaire knoop met de bijbehorende pathway., De impuls wordt uitgevoerd op een anterograde manier in de atrioventriculaire knoop en op een retrograde manier in de bijkomende weg. Dit circuit staat bekend als orthodromische atrioventriculaire reentrant tachycardie en kan optreden bij patiënten met verborgen accessoire tracts of Wolff-Parkinson-White syndroom. Het juiste beeld toont de impuls die op een anterograde manier door de bijkomende weg en op een retrograde manier via de atrioventriculaire knoop wordt geleid., Dit type circuit staat bekend als antidromische atrioventriculaire reentrant tachycardie en komt alleen voor bij patiënten met het syndroom van Wolff-Parkinson-White. Beide patronen kunnen retrograde P golven vertonen na de QRS complexen.  het linkerpaneel toont antidromische atrioventriculaire reentrant tachycardie. Het rechterpaneel toont sinusritme bij een patiënt met antidromische atrioventriculaire reentrant tachycardie. Merk op dat het QRS complex een overdrijving is van de deltagolf tijdens sinusritme.,
het linkerpaneel toont antidromische atrioventriculaire reentrant tachycardie. Het rechterpaneel toont sinusritme bij een patiënt met antidromische atrioventriculaire reentrant tachycardie. Merk op dat het QRS complex een overdrijving is van de deltagolf tijdens sinusritme., patiënten met het WPW-syndroom kunnen atriumfibrilleren en atriumflutter ontwikkelen (zie de afbeelding hieronder). De snelle geleiding via de bijkomende wegen kan in uiterst snelle tarieven resulteren, die tot ventriculaire fibrillatie kunnen degenereren en plotselinge dood veroorzaken. Patiënten met pre-excitatiesyndromen met atriumfibrilleren mogen geen av-nodaalblokkerend middel toegediend krijgen; deze middelen kunnen de geleiding via de bijkomende route verder verhogen, wat het risico op ventriculaire fibrillatie en overlijden verhoogt.,
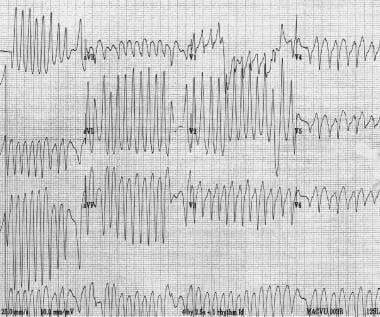 atriumfibrilleren bij een patiënt met het Wolff-Parkinson-White syndroom. Let op de extreem snelle ventriculaire snelheid en variabiliteit in QRS morfologie. Enkele minuten later ontwikkelde de patiënt ventriculaire fibrillatie.
atriumfibrilleren bij een patiënt met het Wolff-Parkinson-White syndroom. Let op de extreem snelle ventriculaire snelheid en variabiliteit in QRS morfologie. Enkele minuten later ontwikkelde de patiënt ventriculaire fibrillatie. junctionele ectopische tachycardie en niet-paroxysmale junctionele tachycardie
JET en NPJT zijn zeldzaam; ze ontstaan waarschijnlijk als gevolg van verhoogde automaticiteit, getriggerde activiteit of beide., Ze worden meestal waargenomen na valvulaire chirurgie, na myocardinfarct, tijdens actieve reumatische carditis, of met digoxinetoxiciteit. Deze tachycardie wordt ook waargenomen bij kinderen na congenitale hartchirurgie. Elektrocardiografische bevindingen omvatten een regelmatig smalle QRS complex, hoewel P golven niet zichtbaar zijn. Patiënten met AV-dissociatie zijn ook beschreven.