SVT and paroxysmal SVT are triggered by a reentry mechanism. This may be induced by premature atrial or ventricular ectopic beats. Other triggers include hyperthyroidism and stimulants, including caffeine, drugs, and alcohol.,
発作性SVTは、健常人だけでなく、以前の心筋梗塞、僧帽弁脱出、リウマチ性心疾患、心膜炎、肺炎、慢性肺疾患、および現在のアルコール中毒を有する患者 ジゴキシン毒性も発作性SVTと関連している可能性があります。
心房頻脈性不整脈
洞性頻脈
洞性頻脈は、最も一般的な通常のSVTである。 それはストレッサーに対する生理学的応答である加速された副鼻腔速度を有する。, これは、毎分100ビート(bpm)よりも速い心拍数によって特徴付けられ、一般的にすべてのQRS複合体の前にp波を伴う規則的なリズムを伴う。 (下の画像を参照してください。p>
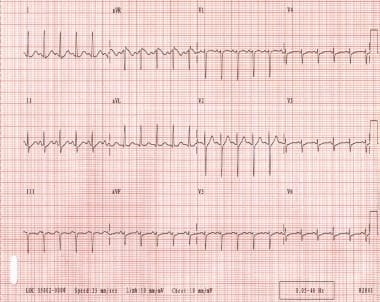 洞性頻脈。 QRS錯体は狭く規則的であることに注意してください。 患者の心拍数は約135bpmです。 P波は形態において正常である。 低酸素症、血液量減少、発熱、不安、痛み、甲状腺機能亢進症、および運動などの基礎となる生理学的ストレスは、通常、洞性頻脈を誘発する。, 覚醒剤(例,ニコチン,カフェイン),薬物(例,アトロピン,サルブタモール),レクリエーション薬(例,コカイン,アンフェタミン,エクスタシー),ヒドララジンなどの特定の薬物も,この状態を誘発することができる。 治療的対応のストレッサー.
洞性頻脈。 QRS錯体は狭く規則的であることに注意してください。 患者の心拍数は約135bpmです。 P波は形態において正常である。 低酸素症、血液量減少、発熱、不安、痛み、甲状腺機能亢進症、および運動などの基礎となる生理学的ストレスは、通常、洞性頻脈を誘発する。, 覚醒剤(例,ニコチン,カフェイン),薬物(例,アトロピン,サルブタモール),レクリエーション薬(例,コカイン,アンフェタミン,エクスタシー),ヒドララジンなどの特定の薬物も,この状態を誘発することができる。 治療的対応のストレッサー.
不適切な洞性頻脈
ISTは、生理学的ストレッサーがない場合の加速されたベースライン洞率である。 この状況では、健康な成人は、安静時心拍数の上昇および最小限の運動に対する誇張された心拍数の応答を有することがある。, この頻脈性不整脈は、構造的心疾患のない若い女性で最も一般的に観察される。 ISTの基礎となるメカニズムは、自律神経入力に対する洞結節の過敏症、または洞結節および/またはその自律神経入力における異常であり得る。 ECGではP波の形態は正常であり、除外の診断である。
洞結節リエントラント頻脈
SNRTはISTとしばしば混同される。 SNRTは、洞結節内または洞結節付近の再突入回路によるものです。 したがって、それは突然の発症およびオフセットを有する。, 心拍数は通常100-150bpmであり、心電図トレーシングは通常、正常な副鼻腔P波の形態を示す。
心房性頻脈
心房性頻脈は、心房心筋に由来する不整脈である。 強化された自動性、誘発された活動、または再突入は、このまれな頻脈をもたらす可能性がある。 心拍数は規則的であり、通常120-250bpmである。 P波の形態は洞P波とは異なり、頻脈の起源部位に依存する。 (下の画像を参照してください。,)
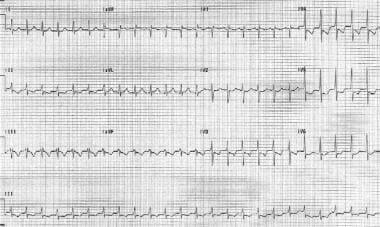 心房頻脈。 患者の心拍数は151bpmです。 P波はリードV1で直立しています。
心房頻脈。 患者の心拍数は151bpmです。 P波はリードV1で直立しています。 不整脈はAVノードを伴わないため、アデノシンおよびベラパミルなどの結節遮断剤は、通常、この不整脈を終了させるのに失敗する。 心房頻脈はまた誘発されたメカニズムによってジゴキシンの毒性と関連付けられました。,
多巣性心房頻脈
多巣性心房頻脈は、心房組織内で生じる頻脈性不整脈であり、3つ以上のP波形態および心拍数から構成される。 この不整脈はかなり珍しいです;それは肺疾患の年配の患者で普通観察されます。 心拍数は100bpmを超えており、心電図所見には通常、不規則なリズムが含まれており、心房細動と誤解される可能性があります(下の画像を参照)。 治療には、基礎疾患プロセスの修正が含まれる。, マグネシウムとベラパミルは時々有効かもしれません。
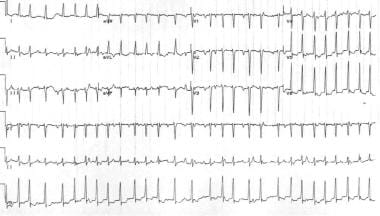 多巣性心房頻脈。 異なるP波の形態および不規則に不規則な心室応答に注意してください。
多巣性心房頻脈。 異なるP波の形態および不規則に不規則な心室応答に注意してください。 心房fl動
心房fl動は、250-350bpmの心房速度を有するAVノードの上に生じる頻脈性不整脈である。 心房fl動の背後にあるメカニズムは、一般的に自然の中で再入可能です。 典型的には、反時計回りの心房fl動は、マクロエントラント右心房回路によるものである。, それは次の条件の何れかの患者で一般に観察されます:
-
虚血性心疾患
-
心筋梗塞
-
心筋症
-
心筋炎
-
肺動脈炎
-
肺動脈炎
-
肺動脈炎
肺動脈炎
肺動脈炎
肺動脈炎塞栓
毒性摂取(例えば、アルコール)
胸部外傷
心房fl動は過渡的なリズムであり、心房細動に進行することがある。, 典型的な心房fl動の心電図所見は、リードII、III、およびaVFにおける負の鋸歯状フラッタ波を含む。 AV伝導は最も一般的に2:1であり、これは約150bpmの心室速度をもたらす。 (下の画像を参照してください。)
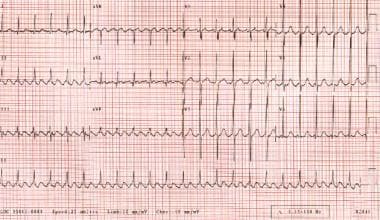 心房fl動。 患者の心拍数はおよそ135bpmであり、2:1の伝導である。 注の鋸歯のパターン形成のフラッタます。
心房fl動。 患者の心拍数はおよそ135bpmであり、2:1の伝導である。 注の鋸歯のパターン形成のフラッタます。 心房細動
心房細動は、混沌とした心房脱分極から生じる非常に一般的な不整脈である。, 心房速度は通常300-600bpmであり、心室速度は170bpm以上であり得る。 心電図所見は特徴的に線維性心房活動を伴う不規則なリズムを含む。 (下の画像を参照してください。p>
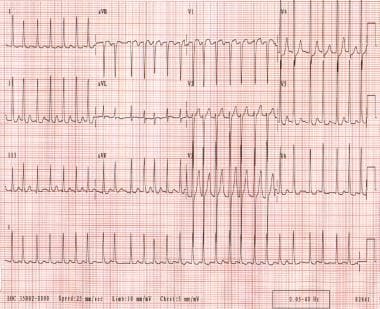 心房細動。 患者の心室速度は130-168bpmから変化する。 リズムは不規則で不規則です。 P波は識別可能ではありません。,/////////////////////////////////////////////////////////////////li>
心房細動。 患者の心室速度は130-168bpmから変化する。 リズムは不規則で不規則です。 P波は識別可能ではありません。,/////////////////////////////////////////////////////////////////li>
僧帽弁脱および僧帽弁の他の障害
ジギタリス毒性
心房細動は、構造的心疾患またはその他の明らかな原因がない若年患者または中年の患者において起こる場合、孤立性または特発性心房細動と呼ばれる。,
AV頻脈性不整脈
AV結節性リエントラント頻脈
発作性SVTの一般的な原因の一つはAVNRTである。 AVNRTは、通常の狭いQRS頻脈性不整脈を呈する患者の50-60%において診断され、しばしば20歳以上の人々にある。 心拍数は120-250bpmで、通常はかなり規則的です。 (下の画像を参照してください。)
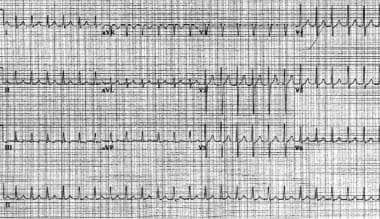 房室結節リエントラント頻脈。 患者の心拍数は正常な軸線とのおよそ146bpmである。 リードII、III、およびaVFの擬似S波に注意してください。, また、V1とaVRの擬似R’波にも注意してください。 これらのたわみは、逆行性心房活性化を表す。
房室結節リエントラント頻脈。 患者の心拍数は正常な軸線とのおよそ146bpmである。 リードII、III、およびaVFの擬似S波に注意してください。, また、V1とaVRの擬似R’波にも注意してください。 これらのたわみは、逆行性心房活性化を表す。 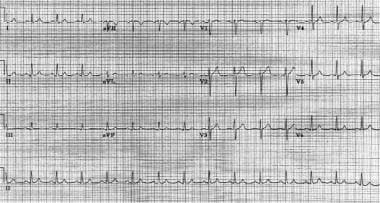 前の画像と同じ患者。 患者は房室結節再入室性頻脈に続く洞調律にある。
前の画像と同じ患者。 患者は房室結節再入室性頻脈に続く洞調律にある。 AVNRTは健康で若い人に発生する可能性があり、女性で最も一般的に発生します。 ほとんどの患者は構造的心疾患を有していない。, 但し、時折これらの個人はrheumatic心臓病、心膜炎、心筋梗塞、僧帽弁の脱出、またはpreexcitationシンドロームのような根本的な心臓状態があるかもしれません。
AV結節組織の電気生理の理解は、AVNRTのメカニズムを理解する上で非常に重要です。 ほとんどの人において、AVノードは、Hisの束を脱分極するために先行的にインパルスを伝導する単一の伝導経路を有する。 場合によっては、AV結節組織は、異なる電気生理学的特性を有する2つの伝導経路を有することができる。, 一つの経路(α)は、短い不応期を有する比較的遅い伝導経路であり、第二の経路(β)は、長い不応期を有する迅速な伝導経路である。
これらの機能的に異なる経路の共存は、リエントラント頻脈の基質として役立つ。 電気生理学的研究は、患者の40%において二重AV節経路を示している。
AVNRTの発症は、時期尚早の心房インパルスによって引き起こされる。, 早期心房インパルスは、高速経路(ベータ)が以前のインパルスからまだ難治性であるが、遅い経路(アルファ)が伝導することができる場合にAVノードに達す 早期の衝動は遅い細道(アルファ)を通って前方の方法でそれから行ないます;速い細道(ベータ)はより長い処理し難い期間のために回復し続けます。
インパルスが遅い経路(α)を介して前方に伝導した後、速い経路(β)が回復したことがあります。 衝動は速い(ベータ)道によって逆行の方法でそれから行ないます。, 遅い経路(アルファ)がインパルスが逆行伝導を完了するまでに再分極した場合、インパルスは遅い経路(アルファ)に再入力し、AVNRTを開始することがで (下の画像を参照してください。)
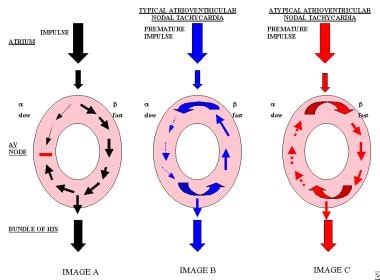 画像Aは、房室ノードを介して行われている定期的なインパルスで、遅い経路と速い経路を表示します。 画像Bは、典型的な房室結節性頻脈に見られるように、遅い経路を介して前行性で、速い経路を介して逆行性で行われる早期インパルスを表示する。, イメージCは、非定型房室結節性頻脈の患者に一般的に見られる経路を介して逆行性の方法で伝導する早期インパルスおよび前行伝導を伴う経路
画像Aは、房室ノードを介して行われている定期的なインパルスで、遅い経路と速い経路を表示します。 画像Bは、典型的な房室結節性頻脈に見られるように、遅い経路を介して前行性で、速い経路を介して逆行性で行われる早期インパルスを表示する。, イメージCは、非定型房室結節性頻脈の患者に一般的に見られる経路を介して逆行性の方法で伝導する早期インパルスおよび前行伝導を伴う経路 重要なことは、AVNRTは再突入回路の一部として心室を関与させないことに注意してください。, インパルスは、典型的には、遅い経路を介して先行的に、および速い経路を介して逆行的に伝導するので、PR間隔は、RP間隔よりも長い。 したがって、典型的なAVNRTを有する患者では、P波は通常、QRS複合体の末端部分に位置する。
非定型AVNRT患者では、前行性伝導は速い経路を介しており、逆行性伝導は遅い経路を介している。 これらの非定型患者では、RP間隔はPR間隔よりも長い。,
AVリエントラント頻脈
AVRTは発作性SVTの別の一般的な形態である。 一般集団におけるAVRTの発生率は0.1-0.3%である。 AVRTは女性よりも男性でより一般的であり(男性と女性の比率は2:1)、AVRT患者はAVNRT患者よりも若い年齢で一般的に存在する。 AVRTはEbstein異常と関連しているが、AVRTを有するほとんどの患者は構造的心疾患の証拠を有していない。,
AVRTは、2つ以上の伝導経路、具体的にはAVノードおよび1つ以上のバイパス路の存在に起因する。 正常な心臓では、単一の伝導経路のみが存在する。 伝導は洞結節から始まり、AVノードに進行し、次にHisおよび束枝の束に進行する。 しかし、AVRTでは、1つ以上の副経路が心房と心室を接続する。 副経路は、前行性、逆行性、またはその両方でインパルスを行うことができる。,
インパルスがアクセサリー経路を前方に移動すると、心室前興奮が生じる。 これはWolff-Parkinson-White(WPW)シンドロームの人で観察されるように、短いPR間隔およびデルタ波を作り出します。 デルタ波は、心室の脱分極によるQRS複合体の初期偏向である。 (下の画像を参照してください。)
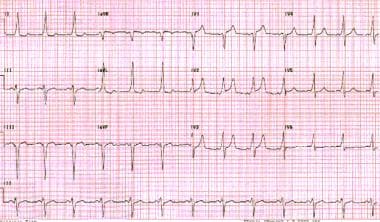 ウォルフ-パーキンソン-白いパターン。 QRS複合体への短いPR間隔とスラーアップストローク(デルタ波)に注意してください。,
ウォルフ-パーキンソン-白いパターン。 QRS複合体への短いPR間隔とスラーアップストローク(デルタ波)に注意してください。, 重要なことは、すべての付属経路が前方に行動するわけではないことに注意してください。 洞調律の間に隠された副経路は明らかではなく、逆行性伝導のみが可能である。
再突入回路は、AVノードを通って先行的に、副経路を通って逆行的に移動するインパルスによって最も一般的に確立される。 (下の画像を参照してください。)
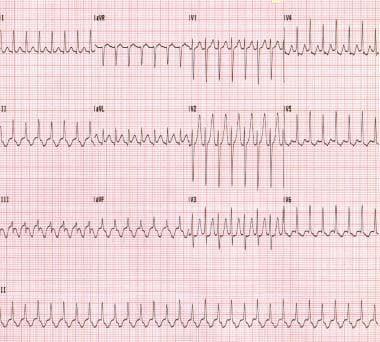 歯列矯正房室リエントラント頻脈。, この患者はウォルフ-パーキンソン-ホワイト症候群を有する。
歯列矯正房室リエントラント頻脈。, この患者はウォルフ-パーキンソン-ホワイト症候群を有する。 再突入回路は、マニフェストアクセサリー経路を介して先行的に、AVノードを介して逆行的に移動する早期インパルスによって確立されることもあり、これは反ドローミックAVRTと呼ばれる。 歯列矯正AVRTは典型的には狭複合性頻脈であるが、抗動脈性AVRTは奇妙で広複合性頻脈を刻む。 (下の画像を参照してください。)
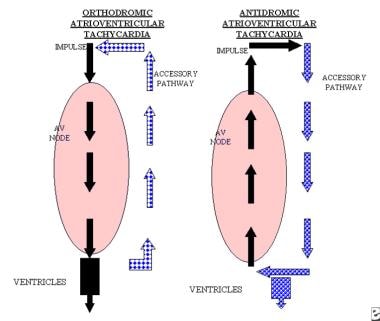 左の画像は、アクセサリー経路を持つ房室ノードを表示します。, インパルスは房室結節では前行性で,副経路では逆行性で行われる。 この回路は歯列矯正性房室再入室性頻脈として知られており、隠された付属路またはWolff-Parkinson-White症候群の患者に発生する可能性がある。 右の画像は、房室結節を介して副経路を介して前行方向に、逆行方向に行われているインパルスを表示します。, このタイプの回路は、抗房室再入室性頻脈として知られており、Wolff-Parkinson-White症候群の患者にのみ起こる。 両方のパターンはQRS複合体の後に逆行性P波を示す可能性がある。
左の画像は、アクセサリー経路を持つ房室ノードを表示します。, インパルスは房室結節では前行性で,副経路では逆行性で行われる。 この回路は歯列矯正性房室再入室性頻脈として知られており、隠された付属路またはWolff-Parkinson-White症候群の患者に発生する可能性がある。 右の画像は、房室結節を介して副経路を介して前行方向に、逆行方向に行われているインパルスを表示します。, このタイプの回路は、抗房室再入室性頻脈として知られており、Wolff-Parkinson-White症候群の患者にのみ起こる。 両方のパターンはQRS複合体の後に逆行性P波を示す可能性がある。  左のパネルは、抗房室再入室性頻脈を示しています。 右パネルは、抗房室再入室性頻脈を有する患者における洞調律を示している。 QRS複合体は、洞調律の間のデルタ波の誇張であることに注意してください。,
左のパネルは、抗房室再入室性頻脈を示しています。 右パネルは、抗房室再入室性頻脈を有する患者における洞調律を示している。 QRS複合体は、洞調律の間のデルタ波の誇張であることに注意してください。, WPW症候群の患者は、心房細動および心房fl動を発症することがある(下の画像を参照)。 副経路を介した急速な伝導は、心室細動に退化し、突然死を引き起こす可能性がある非常に急速な速度をもたらす可能性がある。 心房細動を伴う前興奮症候群の患者には、AV結節遮断剤を投与してはならない;これらの薬剤は、副経路を介して伝導をさらに増加させることができ、これは心室細動および死亡のリスクを増加させる。,
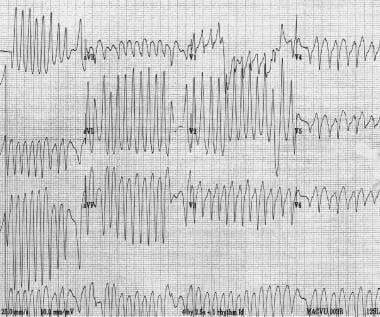 ウォルフ-パーキンソン-ホワイト症候群の患者における心房細動。 QRS形態における非常に急速な心室速度および変動に注意してください。 数分後,患者は心室細動を発症した。
ウォルフ-パーキンソン-ホワイト症候群の患者における心房細動。 QRS形態における非常に急速な心室速度および変動に注意してください。 数分後,患者は心室細動を発症した。 接合部異所性頻脈および非発症性接合部頻脈
JETおよびNPJTはまれであり、おそらく自動性の増加、誘発された活動、またはその両方のために生じる。, それらは通常valvular外科の後で、心筋梗塞の後で、活動的なrheumatic心臓炎の間に、またはジゴキシンの毒性と観察されます。 これらの頻脈性心臓は、先天性心臓手術後の小児においても観察される。 心電図所見には規則的な狭いQRS複合体が含まれるが、P波は見えないことがある。 AV解離を有する患者も記載されている。
 心房fl動。 患者の心拍数はおよそ135bpmであり、2:1の伝導である。 注の鋸歯のパターン形成のフラッタます。
心房fl動。 患者の心拍数はおよそ135bpmであり、2:1の伝導である。 注の鋸歯のパターン形成のフラッタます。  心房細動。 患者の心室速度は130-168bpmから変化する。 リズムは不規則で不規則です。 P波は識別可能ではありません。,/////////////////////////////////////////////////////////////////li>
心房細動。 患者の心室速度は130-168bpmから変化する。 リズムは不規則で不規則です。 P波は識別可能ではありません。,/////////////////////////////////////////////////////////////////li>
 房室結節リエントラント頻脈。 患者の心拍数は正常な軸線とのおよそ146bpmである。 リードII、III、およびaVFの擬似S波に注意してください。, また、V1とaVRの擬似R’波にも注意してください。 これらのたわみは、逆行性心房活性化を表す。
房室結節リエントラント頻脈。 患者の心拍数は正常な軸線とのおよそ146bpmである。 リードII、III、およびaVFの擬似S波に注意してください。, また、V1とaVRの擬似R’波にも注意してください。 これらのたわみは、逆行性心房活性化を表す。  前の画像と同じ患者。 患者は房室結節再入室性頻脈に続く洞調律にある。
前の画像と同じ患者。 患者は房室結節再入室性頻脈に続く洞調律にある。  画像Aは、房室ノードを介して行われている定期的なインパルスで、遅い経路と速い経路を表示します。 画像Bは、典型的な房室結節性頻脈に見られるように、遅い経路を介して前行性で、速い経路を介して逆行性で行われる早期インパルスを表示する。, イメージCは、非定型房室結節性頻脈の患者に一般的に見られる経路を介して逆行性の方法で伝導する早期インパルスおよび前行伝導を伴う経路
画像Aは、房室ノードを介して行われている定期的なインパルスで、遅い経路と速い経路を表示します。 画像Bは、典型的な房室結節性頻脈に見られるように、遅い経路を介して前行性で、速い経路を介して逆行性で行われる早期インパルスを表示する。, イメージCは、非定型房室結節性頻脈の患者に一般的に見られる経路を介して逆行性の方法で伝導する早期インパルスおよび前行伝導を伴う経路  ウォルフ-パーキンソン-白いパターン。 QRS複合体への短いPR間隔とスラーアップストローク(デルタ波)に注意してください。,
ウォルフ-パーキンソン-白いパターン。 QRS複合体への短いPR間隔とスラーアップストローク(デルタ波)に注意してください。,  歯列矯正房室リエントラント頻脈。, この患者はウォルフ-パーキンソン-ホワイト症候群を有する。
歯列矯正房室リエントラント頻脈。, この患者はウォルフ-パーキンソン-ホワイト症候群を有する。  左の画像は、アクセサリー経路を持つ房室ノードを表示します。, インパルスは房室結節では前行性で,副経路では逆行性で行われる。 この回路は歯列矯正性房室再入室性頻脈として知られており、隠された付属路またはWolff-Parkinson-White症候群の患者に発生する可能性がある。 右の画像は、房室結節を介して副経路を介して前行方向に、逆行方向に行われているインパルスを表示します。, このタイプの回路は、抗房室再入室性頻脈として知られており、Wolff-Parkinson-White症候群の患者にのみ起こる。 両方のパターンはQRS複合体の後に逆行性P波を示す可能性がある。
左の画像は、アクセサリー経路を持つ房室ノードを表示します。, インパルスは房室結節では前行性で,副経路では逆行性で行われる。 この回路は歯列矯正性房室再入室性頻脈として知られており、隠された付属路またはWolff-Parkinson-White症候群の患者に発生する可能性がある。 右の画像は、房室結節を介して副経路を介して前行方向に、逆行方向に行われているインパルスを表示します。, このタイプの回路は、抗房室再入室性頻脈として知られており、Wolff-Parkinson-White症候群の患者にのみ起こる。 両方のパターンはQRS複合体の後に逆行性P波を示す可能性がある。  左のパネルは、抗房室再入室性頻脈を示しています。 右パネルは、抗房室再入室性頻脈を有する患者における洞調律を示している。 QRS複合体は、洞調律の間のデルタ波の誇張であることに注意してください。,
左のパネルは、抗房室再入室性頻脈を示しています。 右パネルは、抗房室再入室性頻脈を有する患者における洞調律を示している。 QRS複合体は、洞調律の間のデルタ波の誇張であることに注意してください。,  ウォルフ-パーキンソン-ホワイト症候群の患者における心房細動。 QRS形態における非常に急速な心室速度および変動に注意してください。 数分後,患者は心室細動を発症した。
ウォルフ-パーキンソン-ホワイト症候群の患者における心房細動。 QRS形態における非常に急速な心室速度および変動に注意してください。 数分後,患者は心室細動を発症した。