SVT and paroxysmal SVT are triggered by a reentry mechanism. This may be induced by premature atrial or ventricular ectopic beats. Other triggers include hyperthyroidism and stimulants, including caffeine, drugs, and alcohol.,
Paroxysmální SVT je pozorován nejen u zdravých jedinců; to je také běžné u pacientů s předchozím infarktem myokardu, prolaps mitrální chlopně, revmatické nemoci srdce, perikarditida, pneumonie, chronická onemocnění plic, a aktuální intoxikace alkoholem. Digoxinová toxicita může být také spojena s paroxysmálním SVT.
Síňové tachyarytmie
Sinusová tachykardie
Sinusová tachykardie je nejčastější pravidelné SVT. Má zrychlenou sinusovou rychlost, která je fyziologickou reakcí na stresor., Je charakterizován srdeční frekvencí rychlejší než 100 úderů za minutu (bpm) a obecně zahrnuje pravidelný rytmus s vlnami p před všemi komplexy QRS. (Viz obrázek níže.)
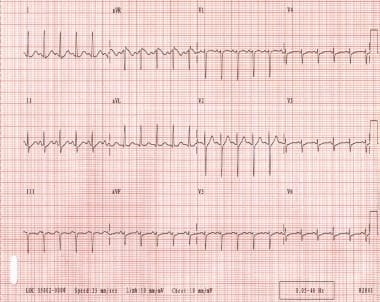 sinusová tachykardie. Všimněte si, že komplexy QRS jsou úzké a pravidelné. Srdeční frekvence pacienta je přibližně 135 bpm. P vlny jsou v morfologii normální.
sinusová tachykardie. Všimněte si, že komplexy QRS jsou úzké a pravidelné. Srdeční frekvence pacienta je přibližně 135 bpm. P vlny jsou v morfologii normální. Základní fyziologické zdůrazňuje, jako je hypoxie, hypovolémie, horečka, úzkost, bolest, hypertyreóza, a cvičení obvykle vyvolat sinus tachykardie., Některé léky, jako jsou stimulanty (např, nikotin, kofein), léky (např. atropin, salbutamol), rekreační drogy (např. kokain, amfetaminy, extáze), a hydralazin, může také vyvolat onemocnění. Léčba zahrnuje řešení základního stresoru.
nevhodná sinusová tachykardie
IST je zrychlená základní sinusová rychlost v nepřítomnosti fyziologického stresoru. V této situaci mohou mít zdraví dospělí zvýšenou klidovou srdeční frekvenci a přehnanou reakci na srdeční frekvenci i na minimální cvičení., Tato tachyarytmie je nejčastěji pozorována u mladých žen bez strukturálních srdečních chorob.
základním mechanismem IST může být přecitlivělost sinusového uzlu na autonomní vstup nebo abnormalita v sinusovém uzlu a / nebo jeho autonomní vstup. Morfologie P vlny je normální na EKG a je to diagnóza vyloučení.
sinusová nodální reentrantní tachykardie
SNRT je často zaměňována s IST. SNRT je způsoben obvodem reentry, buď v sinusovém uzlu nebo v jeho blízkosti. Proto má náhlý nástup a posun., Srdeční frekvence je obvykle 100-150 bpm a elektrokardiografické sledování obvykle vykazuje normální morfologii sinusové P vlny.
atriální tachykardie
atriální tachykardie je arytmie pocházející z atriálního myokardu. Zvýšená automaticita, vyvolaná aktivita nebo návratnost mohou mít za následek tuto vzácnou tachykardii. Srdeční frekvence je pravidelná a je obvykle 120-250 bpm. Morfologie P-vlny se liší od sinusových P vln a je závislá na místě původu tachykardie. (Viz obrázek níže.,)
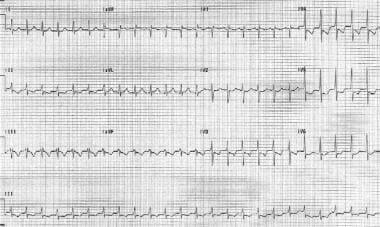 atriální tachykardie. Srdeční frekvence pacienta je 151 bpm. P vlny jsou vzpřímené v olověné v1.
atriální tachykardie. Srdeční frekvence pacienta je 151 bpm. P vlny jsou vzpřímené v olověné v1. Protože arytmie nezahrnuje AV uzlu, uzlové blokátory, jako je adenosin a verapamil, jsou obvykle neúspěšné ukončení této arytmie. Síňová tachykardie byla také spojena s digoxinovou toxicitou prostřednictvím spouštěného mechanismu.,
Multifokální atriální tachykardie
Multifokální síňové tachykardie je tachyarytmie, která vzniká v rámci fibrilace tkáně; to se skládá ze 3 nebo více P-vlna morfologii a srdeční frekvence. Tato arytmie je poměrně neobvyklá; obvykle se vyskytuje u starších pacientů s plicním onemocněním. Srdeční frekvence je větší než 100 bpm a elektrokardiografické nálezy obvykle zahrnují nepravidelný rytmus, který může být nesprávně interpretován jako fibrilace síní (viz obrázek níže). Léčba zahrnuje korekci základního procesu onemocnění., Hořčík a verapamil mohou být někdy účinné.
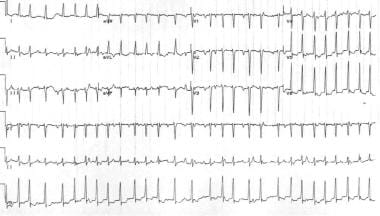 multifokální atriální tachykardie. Všimněte si různých morfologií P-vlny a nepravidelně nepravidelné komorové odpovědi.
multifokální atriální tachykardie. Všimněte si různých morfologií P-vlny a nepravidelně nepravidelné komorové odpovědi. atriální flutter
atriální flutter je tachyarytmie vznikající nad AV uzlem s síňovou rychlostí 250-350 bpm. Mechanismus za síňovým flutterem je obecně reentrantní povahy. Typicky je proti směru hodinových ručiček síňový flutter způsoben makroreentrančním pravým síňovým obvodem., To je běžně pozorována u pacientů s některou z následujících podmínek:
-
Ischemická choroba srdeční
-
Infarkt myokardu
-
Kardiomyopatie
-
Myokarditida
-
Plicní embolii,
-
Toxický při požití (např, alkohol)
-
Hrudník trauma,
flutter Síní může být přechodné rytmus a mohou postoupit do fibrilace síní., Elektrokardiografické nálezy typický flutter síní zahrnují negativní sawtooth flutter vlny ve svodech II, III, a aVF. AV vedení je nejčastěji 2: 1, což dává komorové rychlosti přibližně 150 bpm. (Viz obrázek níže.)
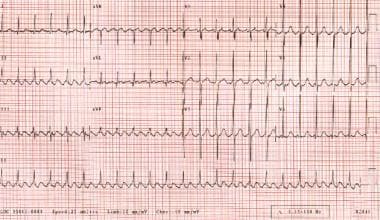 flutter síní. Srdeční frekvence pacienta je přibližně 135 bpm s vedením 2:1. Všimněte si vzoru pilového zubu vytvořeného vlnovými vlnami.
flutter síní. Srdeční frekvence pacienta je přibližně 135 bpm s vedením 2:1. Všimněte si vzoru pilového zubu vytvořeného vlnovými vlnami. Fibrilace síní
Fibrilace síní je velmi časté arytmie vyplývající z chaotické síňové depolarizace., Síňová frekvence je obvykle 300-600 bpm, zatímco komorová rychlost může být 170 bpm nebo více. Elektrokardiografické nálezy charakteristicky zahrnují nepravidelný rytmus s fibrilační síňovou aktivitou. (Viz obrázek níže.)
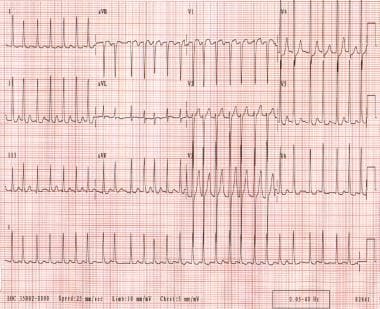 fibrilace síní. Komorová frekvence pacienta se pohybuje od 130 do 168 bpm. Rytmus je nepravidelně nepravidelný. P vlny nejsou rozeznatelné.,>
fibrilace síní. Komorová frekvence pacienta se pohybuje od 130 do 168 bpm. Rytmus je nepravidelně nepravidelný. P vlny nejsou rozeznatelné.,>
vysoký krevní tlak
Ischemická choroba srdeční
Perikarditida
Tyreotoxikóza
intoxikace Alkoholem
prolaps Mitrální chlopně a další poruchy mitrální chlopně
Digitalisové toxicity,
Když fibrilace síní se vyskytuje u mladých nebo středního ve věku pacientů v nepřítomnosti strukturálního onemocnění srdce nebo jakékoliv jiné zjevné příčiny, se nazývá osamělý nebo idiopatická fibrilace síní.,
av tachyarytmie
av uzlová reentrantní tachykardie
jednou z běžných příčin paroxysmálního SVT je AVNRT. AVNRT je diagnostikována u 50-60% pacientů, kteří mají pravidelné úzké QRS tachyarytmie a je často u lidí starších 20 let. Srdeční frekvence je 120-250 bpm a je obvykle docela pravidelná. (Viz obrázky níže.)
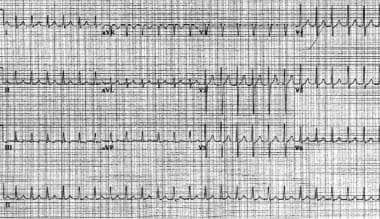 atrioventrikulární uzlová reentrantní tachykardie. Srdeční frekvence pacienta je přibližně 146 bpm s normální osou. Všimněte si pseudo s vlny v vede II, III, a aVF., Všimněte si také pseudo R ‚ vlny v V1 a aVR. Tyto průhyby představují retrográdní síňovou aktivaci.
atrioventrikulární uzlová reentrantní tachykardie. Srdeční frekvence pacienta je přibližně 146 bpm s normální osou. Všimněte si pseudo s vlny v vede II, III, a aVF., Všimněte si také pseudo R ‚ vlny v V1 a aVR. Tyto průhyby představují retrográdní síňovou aktivaci. 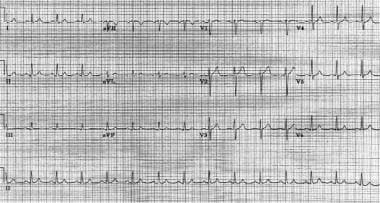 stejný pacient jako na předchozím obrázku. Pacient je v sinusovém rytmu po atrioventrikulární uzlové reentrantní tachykardii.
stejný pacient jako na předchozím obrázku. Pacient je v sinusovém rytmu po atrioventrikulární uzlové reentrantní tachykardii. AVNRT se může objevit u zdravých mladých jedinců a vyskytuje se nejčastěji u žen. Většina pacientů nemá strukturální srdeční onemocnění., Příležitostně však tito jedinci mohou mít základní srdeční stav, jako je revmatická srdeční choroba, perikarditida, infarkt myokardu, prolaps mitrální chlopně nebo preexcitační syndrom.
pochopení elektrofyziologie av uzlové tkáně je velmi důležité při pochopení mechanismu AVNRT. U většiny lidí má AV uzel jedinou vodivou cestu, která vede impulsy anterográdním způsobem k depolarizaci jeho svazku. V některých případech může mít av uzlová tkáň 2 vodivé dráhy s různými elektrofyziologickými vlastnostmi., Jedna cesta (alfa) je relativně pomalý vedení cesta s krátkou refrakterní období, zatímco druhá dráha (beta) je rychlé vedení cesta s dlouhou refrakterní období.
koexistence těchto funkčně odlišných cest slouží jako substrát pro reentrantní tachykardii. Elektrofyziologické studie prokázaly duální av uzlové dráhy u 40% pacientů.
nástup AVNRT je vyvolán předčasným síňovým impulsem., Předčasný síňový impuls může dosáhnout AV uzlu, když je rychlá cesta (beta) stále refrakterní z předchozího impulsu, ale pomalá cesta (alfa) může být schopna provést. Předčasné impuls pak provádí přes pomalé dráhy (alfa) v anterográdní způsobem; rychlé dráhy (beta) pokračuje obnovit, protože jeho delší refrakterní období.
poté, co impuls vede anterográdním způsobem pomalou cestou (alfa), může najít obnovenou rychlou cestu (beta). Impuls pak vede retrográdním způsobem rychlou (beta) cestou., Pokud se pomalá dráha (alfa) repolarizuje v době, kdy impuls dokončí retrográdní vedení, může impuls znovu vstoupit do pomalé dráhy (alfa) a zahájit AVNRT. (Viz obrázek níže.)
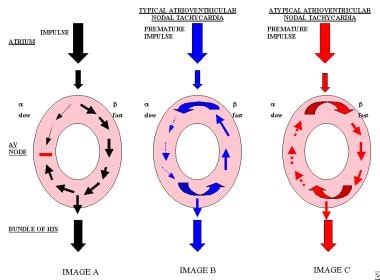 Obrázek zobrazuje pomalé dráhy a rychlá cesta, s pravidelným impuls vedena přes atrioventrikulární uzel. Obraz B zobrazuje předčasný impuls, který se provádí anterográdním způsobem pomalou cestou a retrográdním způsobem rychlou cestou, jak je vidět u typické atrioventrikulární uzlové tachykardie., Obrázek C zobrazuje předčasné impulzní vedení v retrográdním způsobem přes cestu a impuls při průletu dráhy s anterográdní vedení, které je vidět běžně u pacientů s atypickými atrioventrikulární nodální tachykardie.
Obrázek zobrazuje pomalé dráhy a rychlá cesta, s pravidelným impuls vedena přes atrioventrikulární uzel. Obraz B zobrazuje předčasný impuls, který se provádí anterográdním způsobem pomalou cestou a retrográdním způsobem rychlou cestou, jak je vidět u typické atrioventrikulární uzlové tachykardie., Obrázek C zobrazuje předčasné impulzní vedení v retrográdním způsobem přes cestu a impuls při průletu dráhy s anterográdní vedení, které je vidět běžně u pacientů s atypickými atrioventrikulární nodální tachykardie. důležité je, že AVNRT nezahrnuje komory jako součást reentry obvodu; nutnost perinodální síňové tkáně k obvodu je kontroverzní., Protože impuls obvykle vede anterográdním způsobem pomalou cestou a retrográdním způsobem rychlou cestou, interval PR je delší než interval RP. U pacientů s typickou AVNRT je tedy P vlna obvykle umístěna v terminální části komplexu QRS.
u pacientů s atypickou avnrt je anterográdní vedení rychlou cestou, zatímco retrográdní vedení je pomalou cestou. U těchto atypických pacientů je interval RP delší než interval PR.,
av reentrant tachykardie
AVRT je další běžná forma paroxysmální SVT. Míra výskytu AVRT v obecné populaci je 0,1-0,3%. AVRT je častější u mužů než u žen (mužů a žen poměr 2:1), a u pacientů s AVRT běžně vyskytují v mladším věku než u pacientů s AVNRT. AVRT je spojena s Ebsteinovou anomálií, ačkoli většina pacientů s AVRT nemá důkazy o strukturálním srdečním onemocnění.,
AVRT vyplývá z přítomnosti 2 nebo více vodivých drah; konkrétně AV uzel a 1 nebo více obtokových traktů. V normálním srdci je přítomna pouze jedna cesta vedení. Vedení začíná v sinusovém uzlu, postupuje do AV uzlu, a pak do svazku a svazek větví. V AVRT však 1 nebo více přídavných drah spojuje síň a komory. Dráhy příslušenství mohou vést impulsy anterográdním způsobem, retrográdním způsobem nebo obojí.,
když impulsy procházejí cestou příslušenství anterográdním způsobem, dochází k preexcitaci komor. To vytváří krátký PR interval a delta vlnu, jak je pozorováno u osob se syndromem Wolff-Parkinson-White (WPW). Delta vlna je počáteční vychýlení komplexu QRS v důsledku depolarizace komor. (Viz obrázek níže.)
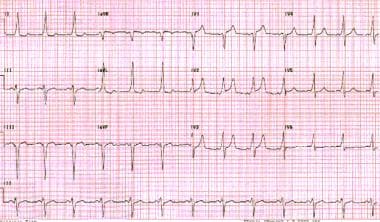 Wolff-Parkinson-White pattern. Všimněte si krátkého PR intervalu a nezřetelného upstroke (delta wave) ke komplexům QRS.,
Wolff-Parkinson-White pattern. Všimněte si krátkého PR intervalu a nezřetelného upstroke (delta wave) ke komplexům QRS., důležité je, že ne všechny cesty příslušenství vedou anterográdním způsobem. Skryté dráhy příslušenství nejsou patrné během sinusového rytmu a jsou schopné pouze retrográdního vedení.
reentry okruh je nejčastěji stanovena pomocí impulsů, kteří cestují v anterográdní způsobem přes AV uzel a retrográdní způsobem přes stezku příslušenství; to se nazývá orthodromic AVRT. (Viz obrázek níže.)
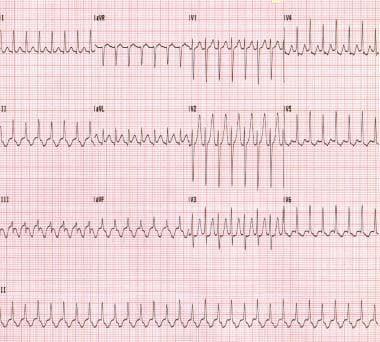 Ortodromická atrioventrikulární reentrantní tachykardie., Tento pacient má Wolff-Parkinson-White syndrom.
Ortodromická atrioventrikulární reentrantní tachykardie., Tento pacient má Wolff-Parkinson-White syndrom. reentry okruh může být také stanovena předčasné impuls cestování v anterográdní způsobem prostřednictvím manifestu příslušenství, dráhy a v retrográdním způsobem přes AV uzel; to se nazývá antidromic AVRT. Zatímco orthodromic AVRT je obvykle úzký-komplex tachykardie, antidromic AVRT vyznačuje bizarní, široký komplex tachykardie. (Viz obrázky níže.
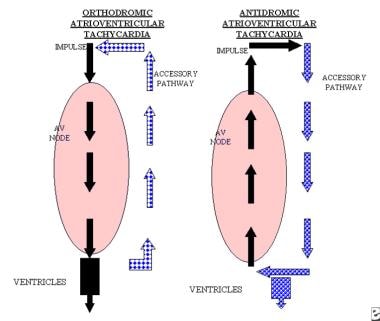 levý obrázek zobrazuje atrioventrikulární uzel s cestou příslušenství., Impuls se provádí anterográdním způsobem v atrioventrikulárním uzlu a retrográdním způsobem v doplňkové dráze. Tento obvod je známý jako orthodromic atrioventrikulární reentrantní tachykardie a může dojít u pacientů se skrytým příslušenství plochy nebo Wolff-Parkinson-White syndrom. Správný obraz zobrazuje impuls, který je veden anterográdním způsobem prostřednictvím dráhy příslušenství a retrográdním způsobem prostřednictvím atrioventrikulárního uzlu., Tento typ obvodu je známý jako antidromická atrioventrikulární reentrantní tachykardie a vyskytuje se pouze u pacientů se syndromem Wolff-Parkinson-White. Oba vzory mohou zobrazovat retrográdní P vlny po komplexech QRS.
levý obrázek zobrazuje atrioventrikulární uzel s cestou příslušenství., Impuls se provádí anterográdním způsobem v atrioventrikulárním uzlu a retrográdním způsobem v doplňkové dráze. Tento obvod je známý jako orthodromic atrioventrikulární reentrantní tachykardie a může dojít u pacientů se skrytým příslušenství plochy nebo Wolff-Parkinson-White syndrom. Správný obraz zobrazuje impuls, který je veden anterográdním způsobem prostřednictvím dráhy příslušenství a retrográdním způsobem prostřednictvím atrioventrikulárního uzlu., Tento typ obvodu je známý jako antidromická atrioventrikulární reentrantní tachykardie a vyskytuje se pouze u pacientů se syndromem Wolff-Parkinson-White. Oba vzory mohou zobrazovat retrográdní P vlny po komplexech QRS.  levý panel zobrazuje antidromickou atrioventrikulární reentrantní tachykardii. Pravý panel zobrazuje sinusový rytmus u pacienta s antidromickou atrioventrikulární reentrantní tachykardií. Všimněte si, že komplex QRS je přehánění delta vlny během sinusového rytmu.,
levý panel zobrazuje antidromickou atrioventrikulární reentrantní tachykardii. Pravý panel zobrazuje sinusový rytmus u pacienta s antidromickou atrioventrikulární reentrantní tachykardií. Všimněte si, že komplex QRS je přehánění delta vlny během sinusového rytmu., u pacientů s WPW syndromem se může vyvinout fibrilace síní a flutter síní (viz obrázek níže). Rychlé vedení přes přídatné dráhy může mít za následek velmi rychlé sazeb, které mohou degenerovat do fibrilace komor a způsobit náhlou smrt. Pacienti s preexcitation syndromy s fibrilací síní nesmí být podáván AV nodální blokující látky; tyto látky mohou dále zvýšit vedení přes stezku příslušenství, které zvyšuje riziko komorové fibrilace a smrt.,
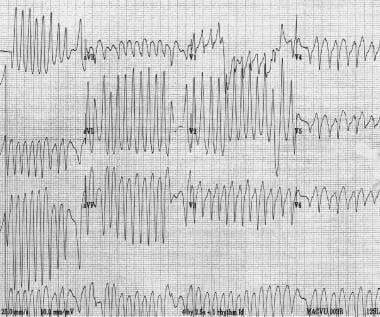 fibrilace síní u pacienta se syndromem Wolff-Parkinson-White. Všimněte si extrémně rychlé komorové rychlosti a variability morfologie QRS. O několik minut později se u pacienta vyvinula ventrikulární fibrilace.
fibrilace síní u pacienta se syndromem Wolff-Parkinson-White. Všimněte si extrémně rychlé komorové rychlosti a variability morfologie QRS. O několik minut později se u pacienta vyvinula ventrikulární fibrilace. Junkční ektopická tachykardie a nonparoxysmal junkční tachykardie
JET a NPJT jsou vzácné; oni pravděpodobně vznikají kvůli zvýšené automacie, spouštěné aktivity, nebo obojí., Oni jsou obvykle pozorovány po chlopenní operaci, po infarktu myokardu, během aktivní revmatická karditida, nebo s digoxinem toxicity. Tyto tachykardie jsou také pozorovány u dětí po vrozené srdeční chirurgii. Elektrokardiografické nálezy zahrnují pravidelný úzký komplex QRS, i když vlny P nemusí být viditelné. Byli také popsáni pacienti s AV disociací.