een van onze NEJM Knowledge+ Internal Medicine Board Review vragen heeft geleid tot een behoorlijke hoeveelheid discussie en onzekerheid. Het vraagt de leerling om de beste onmiddellijke reactie op een patiënt met een complicatie van centrale veneuze katheter (CVC) plaatsing te selecteren., De case-based vraag vereist verschillende cognitieve stappen, waaronder het overwegen van de mogelijke ongewenste voorvallen die kunnen gebeuren na het plaatsen van een CVC, het interpreteren van de bevindingen van lichamelijk onderzoek, en het identificeren van de juiste interventies voor ICU noodsituaties. Laten we beginnen met de zaak te bekijken.
het geval& Vraag
een 83-jarige man met een voorgeschiedenis van hypertensie en chronische nierinsufficiëntie heeft een hoofdklacht van veranderde mentale toestand en een temperatuur van 39,5°C., Zijn bloeddruk is 104/64 mm Hg, zijn hartslag is 144 slagen per minuut, en zijn ademhaling is 25 ademhalingen per minuut.
eerste laboratoriumonderzoek toont een leukocytenaantal van 26.500 per mm3 (referentiebereik, 4500-11.000). Urineonderzoek is positief voor nitriet en leukocyten esterase, toont 50 witte cellen per high-power veld (0-2), en onthult gram-negatieve staven op gram vlek.
de patiënt wordt gestart met breedspectrumantibiotica., Vanwege een slechte vasculaire toegang wordt een linker-subclaviaanse centrale veneuze katheter geplaatst (na verschillende pogingen); de positie ervan wordt geverifieerd door een draagbare borstradiografie.
twee uur later wordt de patiënt, ondanks voortgezette reanimatie en medische therapie, acuut hypotensief met een bloeddruk van 65/35 mm Hg. Bovendien is zijn extra zuurstofbehoefte gestegen van 2 naar 15 liter per minuut via een niet-rebreathermasker.,
lichamelijk onderzoek onthult tracheale afwijking naar rechts, afwezigheid van ademgeluiden over de linkerborst, en dofheid aan percussie over de voorste en achterste linkerborst.
Wat is de meest geschikte volgende stap om deze patiënt te behandelen?
De keuzes
- naald decompressie
- plaatsing van een thoracostomiebuis met grote boring
- Portable chest radiograph
- CT van de borst met intraveneus contrast
- onmiddellijke chirurgische thoracotomie en exploratie
het juiste antwoord
B., Plaatsing van een thoracostomiebuis met grote boring
complicaties van de plaatsing van de centrale veneuze katheter
De eerste stap in het doorwerken van dit klinische scenario is om de complicaties die geassocieerd kunnen worden met plaatsing van de centrale lijn in de subclaviaanse positie volledig te beoordelen. Voor de meeste artsen, de grootste zorg tijdens CVC plaatsing is de mogelijkheid van het veroorzaken van een pneumothorax. Pneumothorax is echter niet het enige risico. CVC plaatsing kan ook resulteren in vasculaire schade, meestal door arteriële punctie, die vervolgens een hemothorax kan veroorzaken.,
Hemothorax en pneumothorax zijn de twee meest waarschijnlijke complicaties in het hierboven beschreven geval. Beide zijn iets gemeenschappelijker met subclavian dan interne halsader CVC plaatsing, en artsen kunnen het risico voor beide verminderen door ultrageluid te gebruiken tijdens de procedure. Terwijl het letsel dat resulteert in hemothorax en pneumothorax optreedt tijdens de plaatsing van de lijn, duurt het meestal enige tijd voor de patiënt klinisch verslechteren van deze complicaties., Hemothorax kan resulteren in ofwel spanning Fysiologie of hypovolemische shock, die beide zal enkele minuten tot uren te manifesteren als bloed moet zich ophopen in de pleurale ruimte. Pneumothorax kan ook resulteren in spanningsfysiologie — hoewel het hemodynamische compromis hiervan, wanneer een patiënt op mechanische beademing, is meestal sneller dan met hemothorax. Dit komt omdat de positieve druk resulteert in een toenemende hoeveelheid lucht in de pleurale ruimte gedurende enkele minuten.
twee andere complicaties waarmee rekening moet worden gehouden bij het plaatsen van een CVC zijn aritmie en luchtembolie., Aritmieën worden over het algemeen veroorzaakt door de guidewire het invoeren van de rechter ventrikel en worden meestal afgebroken door het terugtrekken van de guidewire. Luchtembolie kan optreden zodra de vasculaire toegang met de inbrengnaald is verkregen en er stappen worden ondernomen om de katheter te plaatsen. Lucht kan door de naald of door de katheter worden meegevoerd voordat alle poorten worden afgedekt. Symptomen van luchtembolie variëren van dyspneu tot cardiovasculaire collaps., Zowel luchtembolie als aritmieën zijn complicaties die optreden tijdens de plaatsing van de CVC, wat niet het geval was bij deze patiënt, waarvan de complicaties zich 2 uur na de procedure manifesteerden.
risico ’s op langere termijn van CVC’ s omvatten infectie, trombose en veneuze stenose — maar, zoals hierboven vermeld, traden de symptomen van deze patiënt 2 uur na de procedure op, dus geen van deze risico ‘ s zijn redelijke zorgen.,
na de mogelijke complicaties te hebben onderzocht en deze te hebben verkleind, moet de leerling zich nu concentreren op het onderscheiden van de twee meest waarschijnlijke complicaties in dit geval — pneumothorax en hemothorax — en vervolgens de beste interventie bepalen.
Hemothorax vs. Pneumothorax
In een noodgeval op de intensive care is de eerste stap om naar het bed te gaan en de patiënt te onderzoeken. In dit geval zijn er enkele belangrijke fysieke bevindingen die moeten helpen de oorzaak van hypotensie te bepalen en onderscheid te maken tussen hemothorax en pneumothorax., De eerste opmerkelijke bevinding is tracheale afwijking naar rechts, weg van de kant waar de procedure werd uitgevoerd. Dit moet onmiddellijk zorgen baren voor spanningsfysiologie als de oorzaak van de acute daling van de bloeddruk. De afwijking van de kant waar de CVC werd geplaatst suggereert dat iets vult de pleurale ruimte en duwen het hart en mediastinum in de tegenovergestelde hemithorax.
het gebrek aan ademgeluiden helpt niet om onderscheid te maken tussen hemothorax en pneumothorax, omdat beide zouden resulteren in afwezige ademgeluiden., Het percussie-examen is echter nuttig bij het onderscheiden van deze twee complicaties. In dit geval is er saaiheid aan percussie zowel voor als achter aan de linkerkant. Dit resultaat suggereert dat er vloeistof in de pleurale ruimte, niet lucht. Een pneumothorax zou hyperresonant zijn op percussie.
over het geheel genomen zijn de fysieke onderzoeksbevindingen van deze patiënt in de setting van een recente CVC-plaatsing consistent met een relatief snel accumulerende hemothorax met als gevolg spanningsfysiologie.,
onmiddellijke behandeling
de meest geschikte volgende stap is ingrijpen op de hemothorax, om te proberen de spanningsfysiologie te verlichten die wordt veroorzaakt door het snel ophopende bloed. Bloed moet worden afgevoerd met een grote boring thorax tube (>36 French) omdat het zeer waarschijnlijk stolt in een kleiner kaliber tube.
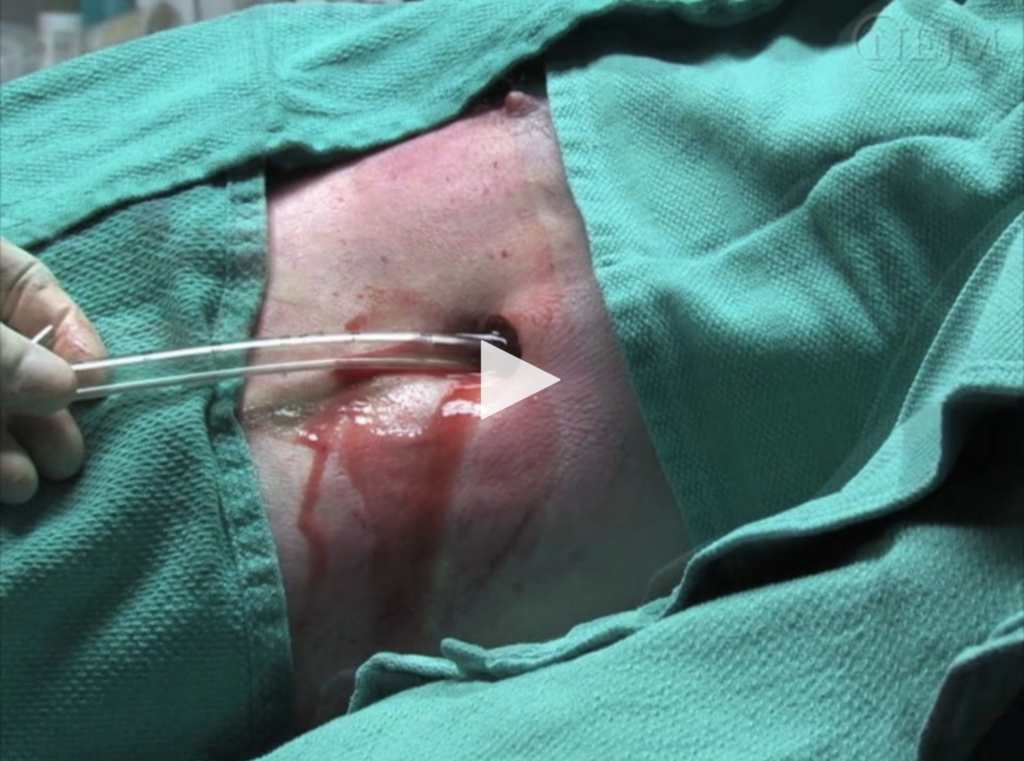
dev et al. Video ‘ s in de Klinische Geneeskunde: Borst-tube inbrengen. N Engl J Med 2007 okt; 357: e15.,naald decompressie zou de juiste interventie zijn voor een pneumothorax, maar het zou een hemothorax niet effectief behandelen omdat het kaliber van een angiokath veel te klein zou zijn om effectief bloed uit de borst af te voeren — de doorstroming zou zo traag zijn dat er geen invloed zou zijn op de spanningsfysiologie, zelfs als de proceduralist zou proberen het zo snel mogelijk op te zuigen. Bovendien wordt de naald meestal in de tweede intercostale ruimte geplaatst., Gezien het feit dat bloed in de afhankelijke thoracale zones zou zijn, zou het onwaarschijnlijk zijn om af te voeren uit iets zo hoog geplaatst in de thoracale kooi.
hoewel sommige patiënten uiteindelijk chirurgische verkenning van de pleurale ruimte nodig hebben voor aanhoudende bloedingen of onvolledig geëvacueerd bloed, zou dit niet de beste eerste stap zijn omdat het te veel tijd zou kosten om naar de operatiekamer te gaan.
ten slotte, hoe zit het met een thoraxfoto?
beeldvorming
in bijna elke instelling duurt het enkele minuten (zo niet langer) om een thoraxfoto te verkrijgen., Bij patiënten die acuut decompenseren met spanningsfysiologie van een hemothorax, mag de behandeling niet worden uitgesteld voor een röntgenfoto van de borst. Een thoraxfoto zou helpen onderscheid te maken tussen pneumothorax en hemothorax, maar het lichamelijk onderzoek moet voldoende zijn.
voorbeeld van een Hemothorax

figuur met dank aan Dr. Bruno Di Muzio en Radiopaedia.org, uit de zaak rID: 47394.,
voorbeeld van een Pneumothorax
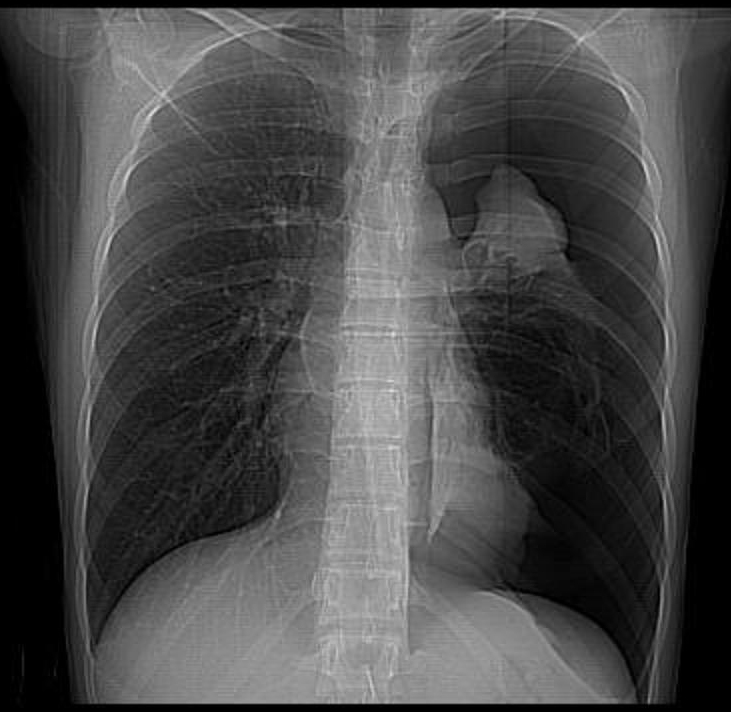
figuur met dank aan Dr Ruslan Asadov, en Radiopaedia.org, uit de zaak rID: 9484.
in zowel een hemothorax als een pneumothorax zouden we verwachten dat het mediastinum en het cardiale silhouet naar de andere kant van de thorax worden geduwd (d.w.z. weg van het bloed of de lucht die de pleurale ruimte vult). In het geval van een pneumothorax zien we een pleurale lijn en een aanzienlijk deel van de aangetaste hemithorax zonder longmarkeringen., In tegenstelling, een hemothorax zou de gehele aangetaste hemithorax opacifiëren.
bij veel ICU ‘ s zou een echografie aan het bed worden gebruikt om onderscheid te maken tussen deze twee etiologieën. Echografie is vaak snel beschikbaar op het apparaat, zodat het kan worden toegepast op de linkerborst. Als er een grote echovrije verzameling was tussen de borstwand en de long, zou er een effusie worden gediagnosticeerd. Als er in plaats daarvan geen longverschuiving was, zou pneumothorax zeer waarschijnlijk zijn. Long glijden is de zichtbare beweging gezien als de viscerale pleura glijdt langs het pariëtale pleura., Dit wordt gezien in normale Long, maar zou afwezig zijn in een pneumothorax waar lucht nu scheidt de viscerale en pariëtale pleurae. Het snelle gebruik van een echografie kan de fysieke onderzoek bevindingen te bevestigen en geven de arts meer vertrouwen om verder te gaan met de benodigde Borst-buis plaatsing.
Take Home
dit geval toont het risico op spanning hemothorax als een complicatie van CVC plaatsing, de waarde van het fysieke onderzoek bij het onderscheid tussen hemothorax en pneumothorax, en het belang van de behandeling van een hemothorax met een grote boring thorax.,Patricia A. Kritek, MD, is een praktiserend arts voor pulmonale en Kritieke Zorg en Professor in de geneeskunde in de afdeling van pulmonale en Kritieke Zorg geneeskunde aan de Universiteit van Washington, Seattle. Ze studeerde Interne Geneeskunde aan het Brigham And Women ‘ s Hospital in Boston, Massachusetts, en voltooide haar fellowship training in het Harvard pccm programma. Momenteel is ze aanwezig op zowel de medische Intensive Care Unit als de chirurgische Intensive Care Unit van uw Medical Center. Dr., Kritek is een clinician-educator die haar EdM ontving van Harvard Graduate School of Education. Ze neemt deel aan het onderwijzen en adviseren van medische studenten, bewoners en fellows. Haar Onderwijswerk is gericht op het onderzoeken van hoe het beste feedback en begeleiding te geven aan medische stagiairs op alle niveaus. Dr. Kritek schrijft sinds 2011 voor NEJM Journal Watch General Medicine en is sectieredacteur voor NEJM Knowledge+.