US Pharm. 2017;42(1):41-44.rezumat: nevralgia trigeminală (TGN) este o durere neuropată cu debut brusc, de scurtă durată, dar debilitantă, care rezultă din compresia celui de-al cincilea nerv cranian, precipitată de activitățile zilnice, cum ar fi mestecarea și vorbirea. Această afecțiune cronică este cea mai frecventă la femeile mai în vârstă, afectând până la 27 la 100.000 de persoane din întreaga lume., Tratamentul farmacologic de primă linie pentru TGN este carbamazepina anticonvulsivantă, cu oxcarbazepina utilizată pentru mecanismul său similar, dar profilul efectului advers mai blând. Terapiile medicamentoase de linia a doua (baclofen, lamotrigină) sunt considerate adjuvante utile, cu medicamente sau intervenții chirurgicale mai puțin bine studiate rezervate dacă tratamentul standard singur este ineficient sau nu este tolerat de pacient.,
nevralgie de Trigemen (TGN), sau tic douloureux, este un debut rapid de junghi, durere facială unilaterală, cu o durată de câteva secunde sau minute, declanșat prin activități simple cum ar fi mancatul, spalatul pe dinti, de a vorbi, sau de a fi expus la o explozie de aer rece. Se estimează că TGN afectează aproximativ 12,6 până la 27 la 100.000 de persoane la nivel mondial1,2 și este cel mai frecvent la femeile cu vârsta peste 50 de ani.3 în Statele Unite, prevalența TGN este de 15,5 cazuri la 100.000.,Acest „fulger” al durerii provine de la al cincilea nerv cranian, care are trei diviziuni care oferă senzație diferitelor zone faciale. Nervul oftalmic (V1) susține senzația la ochi și frunte, nervul maxilar (V2) la regiunea obrazului și a buzei superioare, în timp ce nervul mandibular (V3) inervează zona maxilarului, care este implicată în mușcături, mestecare și înghițire. Durerea TGN provine din diviziunile maxilare și mandibulare., TGN este asociat cu rate mai mari de depresie, deoarece calitatea vieții pacientului poate fi afectată de dureri cronice, iar antidepresivele pot fi necesare.5
patogeneză și diagnostic
mecanismele implicate în patogeneza TGN nu sunt clar înțelese. Se crede că compresia vasculară, de obicei bucle venoase sau arteriale la intrarea nervului trigeminal în pons, are ca rezultat demielinizarea nervului trigeminal focal.,6-8 TGN este clasificată în trei moduri: idiopatică nu are nici o cauza clara, clasic este cauzata de compresia nervului cranian V, și secundar este un rezultat al unei boli de bază, cum ar fi o tumoare pe creier sau scleroza multipla.9 constatările clinice, istoricul și o examinare detaliată a capului, gâtului, dinților și maxilarului rămân metodele primare pentru a exclude alte cauze ale durerii neuropatice. Neuroimagistica prin RMN este utilizată diagnostic atunci când se suspectează compresia nervului sau dacă trebuie luată în considerare intervenția chirurgicală. Terapia medicamentoasă rămâne tratamentul primar pentru TGN.,
terapia medicamentoasă de primă linie
carbamazepina: pe baza studiilor clinice, carbamazepina este opțiunea de tratament de primă linie stabilită pentru TGN; este, de asemenea, singurul medicament aprobat de FDA cu o indicație specifică pentru TGN.10-13 doza inițială obișnuită de carbamazepină este de 100 până la 200 mg de două ori pe zi, administrată pe cale orală, care poate fi crescută în funcție de toleranța la o doză de întreținere de 600 până la 800 mg zilnic, divizată în doze. Doza maximă nu trebuie să depășească 1200 mg pe zi., Aceste titrări lente ale dozei reduc efectele sistemului nervos central (SNC), cum ar fi somnolență, amețeli, ataxie și nistagmus. Carbamazepina este un blocant al canalelor de sodiu cu tensiune, care oprește propagarea potențialului de acțiune, mecanismul de tratare a epilepsiei. Inhibarea acestei „arderi repetitive” face ca carbamazepina să fie tratamentul primar adecvat pentru TGN. Carbamazepina este, de asemenea, indicată pentru tratamentul pacienților cu boală bipolară care nu pot tolera alte medicamente pentru manie, cum ar fi litiu sau valproat.,Carbamazepina poate modifica starea măduvei osoase, ducând la o reducere a globulelor roșii, a globulelor albe și a trombocitelor, o afecțiune cunoscută sub numele de anemie aplastică. Astfel, pacienții trebuie sfătuiți să cunoască semnele și simptomele mielosupresiei, cu CBC de rutină efectuate în primele 3 luni de tratament, iar frecvența fiind determinată de rezultate.Carbamazepina stimulează eliberarea hormonului antidiuretic (ADH), sporind reabsorbția apei și probabilitatea hiponatremiei, care poate avea un impact negativ la pacienții vârstnici tratați pentru TGN., Această populație poate prezenta, de asemenea, modificări ale mineralizării osoase, deoarece s-a observat o scădere a nivelului de vitamina D la administrarea cronică de carbamazepină.Carbamazepina este un inductor bine cunoscut al CYP450 3A4, cu interacțiuni medicamentoase semnificative raportate, cum ar fi scăderea eficacității warfarinei sau a contraceptivelor orale.16 niveluri mai mari de carbamazepină serică rezultă dacă medicamentul este administrat concomitent cu inhibitori ai CYP450, inclusiv antibiotice macrolide, valproat, antifungice azolice și suc de grapefruit., Aceste efecte luate împreună pot fi dificile pentru medicul care tratează un pacient în vârstă, unde incidența TGN este cea mai mare.Carbamazepina este contraindicată la persoanele din populațiile din Asia de Est și de Sud-Est care au testat pozitiv alela HLA-B*15:02.Acești indivizi prezintă un risc crescut de apariție a sindromului Stevens-Johnson (SSJ) și a necrolizei epidermice toxice (TEN). Cu toate că această reacție este foarte puțin probabilă, ea este letală, iar carbamazepina trebuie întreruptă imediat dacă este raportată o erupție cutanată.,oxcarbazepina: oxcarbazepina este analogul ceto al carbamazepinei, un promedicament transformat într-un metabolit activ, un derivat 10-monohidroxi. Medicamentul este inițiat ca o doză orală de 600 mg zilnic și crescut cu 300 mg până la o doză zilnică totală de 1.200 până la 1.800 mg zilnic. Mecanismul de acțiune este același cu carbamazepina, dar oxcarbazepina reduce, de asemenea, activitatea canalelor de calciu activate de înaltă tensiune., Oxcarbazepina are mai puține efecte adverse și interacțiuni medicamentoase decât carbamazepina și este o alternativă adecvată pentru pacienții de vârstă înaintată cu disfuncție renală, hepatică și cardiacă. Deoarece oxcarbazepina este un analog al carbamazepinei, aceasta trebuie evitată și la pacienții care exprimă alela genetică HLA-B*15:02 din cauza reacției cutanate rare.19,20
în rezumat, carbamazepina și oxcarbazepina rămân standardul de aur pentru farmacoterapia TGN. Anticonvulsivantele trebuie titrate cu atenție, cu monitorizare frecventă a efectelor adverse și a interacțiunilor medicamentoase., Tabelul 1 rezumă carbamazepina și oxcarbazepina ca tratamente de primă linie pentru TGN.
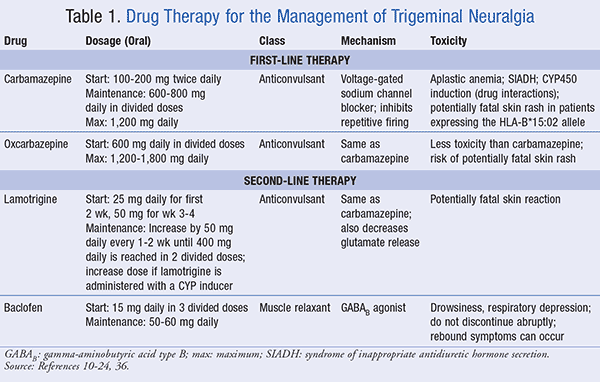
a Doua linie de Terapie de Droguri
următoarele medicamente sunt rezervate pentru pacienții care nu răspund la carbamazepină și oxcarbazepină, sau au o preocupare cu efecte adverse sau interacțiuni medicamentoase, deoarece acestea sunt considerate a fi adjuvantă pentru TGN management. În plus, există mai puține studii disponibile pentru a demonstra eficacitatea acestora.,Lamotrigina: lamotrigina este un anticonvulsivant, care suprimă arderea rapidă a neuronilor și produce o blocadă dependentă de tensiune și utilizare a canalelor de sodiu (Na+), stabilizând membranele neuronale. Există, de asemenea, o scădere a eliberării glutamatului, neurotransmițătorul excitator. Pentru TGN, lamotrigina oferă o terapie adjuvantă eficientă.21 Lamotrigina se administrează pe cale orală într-o doză zilnică de 25 mg în primele 2 săptămâni și apoi se crește la 50 mg zilnic timp de săptămânile 3 și 4, până când doza totală de lamotrigină ajunge la 400 mg pe zi (în două doze divizate)., Pacienții cărora li se administrează concomitent terapie cu inductori ai CYP3A4 trebuie început cu lamotrigină la o doză de 50 mg o dată pe zi, titrarea în sus după cum este necesar pentru a 100 mg o dată pe zi, în săptămâna 3, 200 mg o dată pe zi, în săptămâna 5, 300 mg o dată pe zi, în săptămâna 6, și 400 mg o dată pe zi, în săptămâna 7. Pacienții care iau un inhibitor al CYP3A4 trebuie să înceapă cu o doză mai mică (12,5-25 mg) o dată la două zile și să fie crescuți cu 25 mg o dată la 2 săptămâni, până la un total de 400 mg pe zi., În cazul tratamentului cu lamotrigină au fost raportate reacții cutanate potențial letale, în special în primele săptămâni de tratament, iar pacienții trebuie instruiți să întrerupă imediat administrarea medicamentului la primul semn de erupție cutanată.22
Baclofen: baclofenul este un relaxant muscular scheletic, acționând ca un agonist al acidului gama-aminobutiric de tip B (GABAB). Tratamentul cu Baclofen permite un flux crescut de ioni de clorură și închiderea canalelor de calciu presinaptice, ceea ce reduce eliberarea emițătorilor excitatori în SNC pentru a reduce spasmele musculare., Pentru managementul durerii, baclofenul reduce substanța P în măduva spinării. Doza inițială de baclofen pentru TGN este de 15 mg pe zi, administrată oral în trei doze divizate, cu o creștere treptată până la o doză de întreținere de 50 până la 60 mg pe zi. Pentru TGN, baclofenul este observat pentru a reduce numărul de episoade dureroase și pentru a extinde remisia.Prin potențarea GABA, baclofenul poate induce somnolență și depresie respiratorie în caz de supradozaj. Medicamentul trebuie să fie încet conic și retragerea bruscă este descurajată, deoarece pot apărea spasticitate de rebound, halucinații și convulsii.,24
tabelul 1 rezumă acțiunile lamotriginei și baclofenului ca terapie medicamentoasă de a doua linie pentru TGN.
terapia refractară
Gabapentina: gabapentina este un analog al GABA observat a fi valoros pentru tratamentul durerii neuropatice.25 medicamentul modulează eliberarea GABA, fără acțiune directă a receptorului. În CNS, gabapentina leagă canalele de calciu de tip N, ducând la o scădere a intrării calciului în neuroni. Gabapentina se începe pe cale orală la o doză de 300 mg zilnic pentru TGN și poate fi crescută cu 300 mg la fiecare 2 până la 3 zile, în funcție de toleranță., Doza zilnică maximă de gabapentin este de 1800 mg. Cele mai frecvente efecte asociate cu gabapentina sunt somnolență, amețeli, ataxie, cefalee și tremor. Există interacțiuni medicamentoase minime asociate cu acest analog GABA.toxina botulinică de tip A (Botox-A): S-a observat că Botox-A este o terapie eficientă pentru mai multe patologii neurologice, inclusiv dureri de cap.26-28 previne eliberarea dependentă de calciu a acetilcolinei pentru a induce relaxarea musculară., Deși eficacitatea acestei toxine în TGN nu este înțeleasă în totalitate, se consideră că o eliberare de peptide modulatoare nociceptive inhibă sensibilizarea centrală și periferică.29
în mai multe studii clinice, doza standard de Botox-A pentru tratamentul TGN a fost de 25 până la 100 U injectată în zonele de declanșare, cu ameliorarea durerii care durează până la 12 săptămâni. Efectele adverse raportate au inclus asimetria facială și edemul la locul injectării, care a fost tolerat de pacienții cu o perioadă scurtă de recuperare.,30-32 de studii suplimentare vor fi necesare pentru a stabili rezultatul clinic pe termen lung al Botox-A în tratamentul TGN.alți agenți: pacienții pot prezenta durere intensă sau o durată și intensitate crescută a TGN, care necesită utilizarea de analgezice opioide puternice, cum ar fi morfina sau oxicodona. Preocuparea cu utilizarea agoniștilor receptorilor mu-opioizi rămâne potențialul de sedare extremă, dependență și depresie respiratorie în caz de supradozaj.,S-a observat că pimozida blocantă a dopaminei are un anumit beneficiu pentru TGN care nu răspunde la terapia de primă linie cu carbamazepină.Cu toate acestea, există o preocupare pentru efectele extrapiramidale și aritmii cardiace cu acest antagonist al dopamine2 (D2), în special la pacienții vârstnici.34 astfel, pimozida este evitată de majoritatea clinicienilor pentru terapia cu TGN.Lidocaina este un blocant al canalelor de sodiu, care oprește propagarea potențialului de acțiune în sistemele nervoase centrale și periferice., Farmacocinetica acestui anestezic limitează utilizarea acestuia, deoarece timpul de înjumătățire scurt reduce durata lidocainei de analgezie la cel mult 24 de ore, atunci când este administrat prin IV pentru TGN.35 în plus, dozele mai mari de lidocaină pot reduce conducerea miocardică și pot induce tremor și senzații anormale la nivelul extremităților.35
Fosfenitoina este un precursor al fenitoinei anticonvulsivante., Pacienții care au devenit refractari la medicamente pe cale orală, prezentarea în criză acută de TGN, pot experimenta dureri de relief de aproximativ 48 de ore durată cu acest blocant al canalelor de sodiu, până când alte farmaco-terapeutic agenți sunt considerate sau pentru a oferi analgezie înainte de intervenția chirurgicală.36
Chirurgie: chirurgia este rezervată pacienților care au încercat cel puțin trei medicamente fără succes sau nu pot tolera efectele adverse sau interacțiunile medicamentoase. Chirurgia trebuie luată în considerare cu atenție, deoarece anumite proceduri sunt invazive, utilizează anestezia și cresc probabilitatea infecțiilor., Cele mai frecvent utilizate metode includ decompresia microvasculară, rizotomia și radiochirurgia gamma knife.37
concluzie
terapia farmacologică rămâne tratamentul inițial pentru pacienții cu TGN, carbamazepina anticonvulsivantă fiind terapia de primă linie stabilită. Medicamentele de a doua linie sunt adăugate dacă pacientul nu poate tolera efectele adverse sau interacțiunile medicamentoase. Farmaciștii joacă un rol unic în monitorizarea pacientului pentru aceste rezultate., Studiile clinice au extins rolul posibil al altor medicamente pentru tratamentul acestei dureri neuropatice, iar aceste mecanisme ar trebui evaluate în continuare ca opțiuni pentru a gestiona această durere cronică în viitor.