zgodnie z podręcznikiem Indian Health Services (IHS) provider manual, podstawowa diagnostyka niepłodności powinna być dostępna dla kobiet i mężczyzn w placówkach IHS, w tym historia, badanie fizykalne, podstawowe wykresy temperatury (w celu przewidywania owulacji), analiza nasienia i testowanie progesteronu. W placówkach z OBGYNs, HSG, biopsja endometrium i laparoskopia diagnostyczna powinny być również dostępne. Nie jest jednak jasne, w jaki sposób dostępne są te usługi w praktyce, a nie wspomina się o leczeniu niepłodności.,
kluczowe populacje
mniejszości rasowe i etniczne
zdolność do posiadania i opieki nad rodziną, której pragniesz, jest podstawowym założeniem sprawiedliwości reprodukcyjnej. Dla tych, którzy tego potrzebują, obejmuje to dostęp do usług płodności. Udział mniejszości rasowych i etnicznych, którzy korzystają z usług medycznych, aby pomóc zajść w ciążę, jest mniejszy niż w przypadku nie-hiszpańskich białych kobiet, pomimo badań, które wykazały wyższe wskaźniki niepłodności wśród kobiet, które są Czarne i Indian amerykańskich / Alaska Native (AI/AN)., Nasza analiza danych NSFG z lat 2015-2017 pokazuje, że podczas gdy 13% nie-hiszpańskich białych kobiet zgłosiło kiedykolwiek udanie się do dostawcy Medycznego w celu uzyskania pomocy w zajściu w ciążę, tylko 6% hiszpańskich kobiet i 7% nie-hiszpańskich czarnych kobiet to zrobiło (Rysunek 7). Wyższy odsetek kobiet czarnych i hiszpańskich są albo objęte Medicaid lub nieubezpieczonych niż białe kobiety i więcej kobiet z prywatnym ubezpieczeniem szukał pomocy płodności niż te z Medicaid lub nieubezpieczonych., Na dostęp do opieki nad niepłodnością wpływa wiele czynników, w tym różnice w stawkach ubezpieczenia, dostępności usług, dochodach i zachowaniach związanych z poszukiwaniem usług. Ponadto ważną rolę odgrywają również inne czynniki społeczne. Błędne przekonania i stereotypy na temat płodności często przedstawiane Czarne kobiety jako nie wymagające pomocy płodności. W połączeniu z historią dyskryminacji opieki reprodukcyjnej i szkody wyrządzone wielu kobietom koloru przez dziesięciolecia, niektóre mogą opóźnić poszukiwania opieki niepłodności lub nie szukać go w ogóle.,
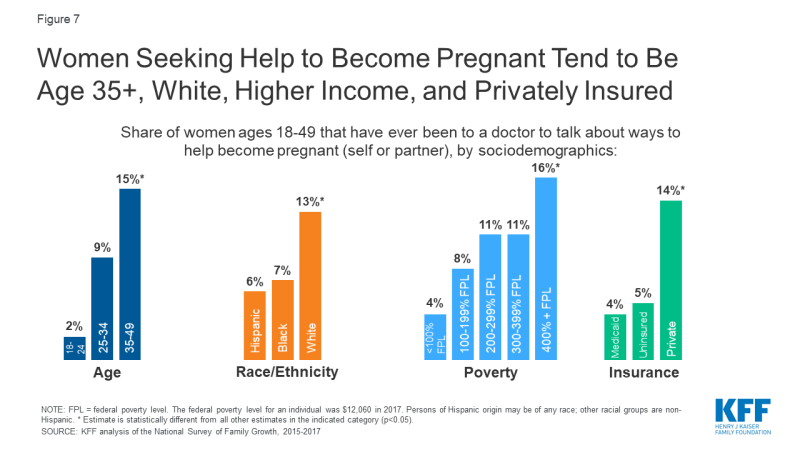
Rysunek 7: kobiety poszukujące pomocy w zajściu w ciążę są zazwyczaj w wieku 35+, białe, o wyższych dochodach i UBEZPIECZONE prywatnie
inne badania wykazały, że stosowanie testów płodności i leczenia zależy również od rasy. Analiza danych NSFG wykazała, że wśród kobiet, które zgłosiły korzystanie z usług medycznych, aby pomóc zajść w ciążę, podobny udział czarnych (69%), Hiszpanie (70%) i białe (75%) kobiety otrzymały porady dotyczące płodności., Jednak mniej niż połowa (47%) kobiet czarnoskórych i hiszpańskich, którzy korzystali z usług medycznych, aby zajść w ciążę, zgłosiła otrzymanie badań niepłodności, w porównaniu do 62% kobiet białych, a jeszcze mniej kobiet kolorowych otrzymało usługi leczenia. Według analizy danych inwigilacji usług in vitro, użycie jest najwyższe wśród azjatyckich i białych kobiet i najniższe wśród Indian amerykańskich / Alaska Native (AI/AN) kobiet., Nierówności rasowe mogą istnieć również dla zachowania płodności; badanie kobiet w NY z rakiem wykazało nieproporcjonalnie mniej czarnych i hiszpańskich patentów wykorzystujących krioprezerwację jaj w porównaniu do białych pacjentów. Średnio więcej czarnych, Latynosów i AI/AN żyje poniżej federalnego poziomu ubóstwa niż ludzie, którzy są biali lub pochodzenia z Azji/Pacyfiku. Wysokie koszty i ograniczone pokrycie usług niepłodności sprawiają, że opieka ta jest niedostępna dla wielu ludzi koloru, którzy mogą pragnąć zachowania płodności, ale nie są w stanie sobie na to pozwolić.,
niepłodność jatrogenna
niepłodność jatrogenna lub indukowana medycznie odnosi się do sytuacji, w której osoba staje się bezpłodna z powodu procedury medycznej wykonanej w celu leczenia innego problemu, najczęściej chemioterapii lub promieniowania na raka. W takich sytuacjach osoby w wieku rozrodczym mogą pragnąć przyszłej płodności i mogą zdecydować się na zamrożenie jaj lub nasienia (krioprezerwacja) do późniejszego wykorzystania. American Society for Reproductive Medicine (ASRM) zachęca lekarzy do informowania pacjentów o możliwościach zachowania płodności przed poddaniem się leczeniu, które może powodować niepłodność jatrogenną.,
jednak koszt pobrania komórki jajowej lub nasienia i późniejszej kriokonserwacji może być wygórowany, szczególnie w przypadku braku ubezpieczenia. Tylko kilka Stanów (CT, de, IL, MD, NH, NJ, NY i RI) wymaga od prywatnych ubezpieczycieli ochrony płodności w przypadkach niepłodności jatrogennej. Obecnie żadne państwo nie wymaga zachowania płodności w swoich planach Medicaid.
populacje LGBTQ
osoby LGBTQ mogą napotkać zwiększone bariery w opiece nad płodnością i dyskryminacji ze względu na swoją tożsamość płciową lub orientację seksualną., Sekcja 1557 ustawy Affordable Care Act (Aca) zakazuje dyskryminacji w sektorze opieki zdrowotnej ze względu na płeć, ale administracja Trumpa wyeliminowała te zabezpieczenia poprzez zmiany regulacyjne. Bez wyraźnych zabezpieczeń, które zostały odrzucone w obecnych przepisach, pacjenci LGBTQ mogą zostać pozbawieni opieki zdrowotnej, w tym opieki nad płodnością, na mocy przepisów dotyczących wolności religijnej i proponowanych zmian w ACA., Zmiany te są jednak kwestionowane przez sądy, ponieważ są sprzeczne z niedawną decyzją Sądu Najwyższego stwierdzającą, że federalne prawo Praw Obywatelskich zabrania dyskryminacji ze względu na orientację seksualną i tożsamość płciową.
w opinii Komitetu ASRM stwierdziła, że etycznym obowiązkiem programów płodności jest traktowanie par homoseksualnych i lesbijskich oraz osób transpłciowych, w równym stopniu małżeństw heteroseksualnych., Piszą, że terapia wspomaganego rozrodu nie powinna być ograniczana ze względu na orientację seksualną lub tożsamość płciową, i że zachowanie płodności powinno być oferowane osobom transpłciowym przed przemianami płciowymi. Pozwala to osobom transpłciowym na możliwość posiadania biologicznych dzieci w przyszłości, jeśli jest to pożądane. Pomimo tego zalecenia, w wyżej wymienionych stanach z obowiązkowym zabezpieczeniem płodności dla niepłodności jatrogennej, pozostaje niejasne, czy korzyść ta rozciąga się na osoby transpłciowe, których opieka potwierdzająca płeć może prowadzić do niepłodności., Ponadto wiele przepisów państwowych dotyczących mandatów dla leczenia niepłodności zawiera postanowienia, które mogą wykluczać pacjentów LGBTQ. Na przykład w Arkansas, na Hawajach i w Teksasie oraz w VA, usługi in vitro muszą wykorzystywać własne jaja i spermę pary (zamiast dawcy), skutecznie wykluczając pary tej samej płci. W innych stanach pary tej samej płci nie spełniają definicji niepłodności, a zatem mogą nie kwalifikować się do tych usług. Brakuje danych, aby w pełni uchwycić udział osób LGBTQ, które mogą korzystać z usług pomocy płodności., Badania nad budowaniem rodziny często nie uwzględniają potrzeb płodności respondentów LGBTQ.
samotni rodzice
osoby samotne są często wykluczone z dostępu do leczenia niepłodności. Na przykład te same przepisy dotyczące zapłodnienia in vitro, które wymagają posiadania nasienia i komórki jajowej pary, skutecznie wykluczają również pojedyncze osoby, ponieważ nie mogą korzystać z dawców. Niektóre dotacje i inne opcje finansowania przewidują również, że fundusze muszą być przeznaczone dla małżeństw, z wyłączeniem osób samotnych i niezamężnych., Jest to sprzeczne z opinią Komitetu ASRM, który stwierdza, że programy płodności powinny oferować swoje usługi samotnym rodzicom i parom niezamężnym, bez dyskryminacji ze względu na stan cywilny.
czekamy
, Proponowana ustawa o dostępie do leczenia niepłodności i opieki (HR 2803 i S 1461), która wymagałaby wszystkich planów zdrowotnych oferowanych na rynkach grupowych i indywidualnych (w tym Medicaid, EHBP, TRICARE, VA), aby zapewnić leczenie niepłodności, jest nadal w komisji (i nigdy nie wyszedł z Komisji, gdy zaproponowano podczas 115. Kongresu). Na szczeblu stanowym nastąpił większy ruch. Niektóre państwa wymagają od prywatnych ubezpieczycieli pokrycia usług związanych z niepłodnością, z których ostatnim był NH w 2020 roku. Obecnie NY nadal jest pierwszym i jedynym państwowym programem Medicaid obejmującym leczenie niepłodności.,
dla tych, którzy pragną mieć dzieci, uzyskanie opieki nad płodnością może być stresującym procesem. Piętno wokół niepłodności, intensywne i czasami długie lub bolesne schematy leczenia, a niepewność o sukcesie może mieć żniwo. Ponadto, w przypadku braku ochrony ubezpieczeniowej, opieka nad niepłodnością jest zaporowa dla większości, szczególnie dla osób o niskich dochodach i dla droższych usług, takich jak zapłodnienie in vitro lub zachowanie płodności., Istnieją znaczne różnice w dostępie do usług związanych z niepłodnością w zależności od państwa zamieszkania, planu ubezpieczeniowego, poziomu dochodów, rasy/pochodzenia etnicznego, orientacji seksualnej i tożsamości płciowej. Osiągnięcie większej równości w dostępie do opieki nad płodnością będzie prawdopodobnie zależeć od zaspokojenia potrzeb osób o niskich dochodach, osób kolorowych i osób LGBTQ w zakresie polityki i zakresu płodności.