US Pharm. 2017;42(1):41-44.
ABSTRACT: a nevralgia Trigeminal (TGN) é um início súbito, de curta duração, mas debilitante dor neuropática decorrente da compressão do quinto nervo craniano, precipitado por atividades diárias como mastigar e falar. Esta condição crônica é mais comum em mulheres mais velhas, afetando até 27 por 100.000 indivíduos em todo o mundo., O tratamento farmacológico de primeira linha para a TGN é o anticonvulsivante carbamazepina, sendo a oxcarbazepina utilizada para o seu mecanismo semelhante, mas com um perfil de efeito adverso mais suave. As terapêuticas medicamentosas de segunda linha (baclofen, lamotrigina) são consideradas adjuvantes úteis, com medicamentos menos bem estudados ou cirurgia reservada se o tratamento padrão por si só for ineficaz ou não tolerado pelo doente.,nevralgia Trigeminal (TGN), ou tic douloureux, é um rápido início de facadas, dor facial unilateral, com duração de segundos a minutos, desencadeada por atividades simples como comer, escovar os dentes, falar, ou ser exposto a uma explosão de ar frio. Estima-se que a TGN afeta aproximadamente 12,6 a 27 por 100.000 indivíduos worldwide1,2 e é mais comum em mulheres com mais de 50 anos de idade.3 nos Estados Unidos, a prevalência de TGN é de 15,5 casos por 100.000.,Este “relâmpago” da dor origina-se do quinto nervo craniano, que tem três divisões que dão sensação a várias áreas faciais. O nervo oftálmico (V1) mantém a sensação nos olhos e na testa, o nervo maxilar (V2) na região da bochecha e do lábio superior, enquanto o nervo mandibular (V3) inerva a área da mandíbula, que está envolvida em morder, mastigar e engolir. A dor de TGN origina-se das divisões maxilar e mandibular., O TGN está associado a taxas mais elevadas de depressão, uma vez que a qualidade de vida do paciente pode ser afetada pela dor crônica, e antidepressivos podem ser necessários.5
patogénese e diagnóstico
os mecanismos envolvidos na patogénese do GTN não são claramente compreendidos. Pensa-se que a compressão vascular, tipicamente venosa ou arterial loops na entrada do nervo trigeminal nos pons, resulta na desmielinização do nervo trigeminal focal.,6-8 TGN é categorizado de três maneiras: idiopática não tem uma causa clara, clássica é causada pela compressão do nervo craniano V, e secundário é o resultado de uma doença subjacente, como um tumor cerebral ou esclerose múltipla.Os achados clínicos, história e um exame detalhado da cabeça, pescoço, dentes e mandíbula permanecem os métodos primários para excluir outras causas de dor neuropática. A neuroimagem por ressonância magnética é utilizada diagnosticamente quando se suspeita de compressão nervosa ou se deve considerar a cirurgia. A terapia medicamentosa continua a ser o tratamento primário para a TGN.,
terapêutica farmacológica de primeira linha
carbamazepina: com base em estudos clínicos, a carbamazepina é a opção de tratamento de primeira linha estabelecida para a TGN; é também o único medicamento aprovado pela FDA com uma indicação específica para a TGN.10-13 a dose inicial habitual de carbamazepina é de 100 a 200 mg duas vezes por dia, administrada por via oral, a qual pode ser aumentada de acordo com a tolerância para uma dose de manutenção de 600 a 800 mg por dia, dividida em doses. A dose máxima não deve exceder 1.200 mg por dia., Estas titulações lentas na dosagem reduzem os efeitos no sistema nervoso central (SNC), tais como sonolência, tonturas, ataxia e nistagmo. A carbamazepina é um bloqueador dos canais de sódio com voltagem, que impede a propagação do potencial de acção, o mecanismo de tratamento da epilepsia. A inibição deste “disparo repetitivo” faz com que a carbamazepina seja o tratamento primário adequado para a TGN. A carbamazepina está também indicada no tratamento de doentes com doença bipolar que não conseguem tolerar outros fármacos para a mania, tais como o lítio ou o valproato.,A carbamazepina pode alterar o estado da medula óssea, levando a uma redução dos glóbulos vermelhos, glóbulos brancos e plaquetas, uma condição conhecida como anemia aplástica. Assim, os doentes devem ser aconselhados a conhecer os sinais e sintomas de mielossupressão, com a realização de CBC de rotina durante os primeiros 3 meses de tratamento e a frequência a ser determinada pelos resultados.A carbamazepina estimula a libertação de hormona antidiurética (ADH), aumentando a reabsorção de água e a probabilidade de hiponatremia, o que pode ter um impacto negativo em doentes idosos tratados para a TGN., Esta população também pode experimentar alterações na mineralização óssea, uma vez que foi observada uma diminuição nos níveis de vitamina D com a administração crónica de carbamazepina.Carbamazepina é um indutor bem conhecido do CYP450 3A4, com interacções medicamentosas significativas notificadas, tais como uma diminuição da varfarina ou eficácia contraceptiva oral.Níveis mais elevados de carbamazepina sérica resultam se o fármaco for administrado concomitantemente com inibidores do CYP450, incluindo antibióticos macrólidos, valproato, antifúngicos azóis e sumo de toranja., Estes efeitos combinados podem ser um desafio para o médico que trata um doente idoso, onde a incidência de TGN é a mais elevada.A carbamazepina está contra-indicada em pessoas de populações da Ásia Oriental e do sudeste que apresentaram resultados positivos para o alelo HLA-B*15:02.Estes indivíduos apresentam um risco aumentado para o desenvolvimento da síndrome de Stevens-Johnson (SJS) e necrólise epidérmica tóxica (TEN). Embora esta reacção seja altamente improvável, é fatal e a carbamazepina deve ser imediatamente interrompida se for notificada uma erupção cutânea.,oxcarbazepina: a oxcarbazepina é o análogo do ceto da carbamazepina, um pró-fármaco convertido num metabolito activo, um derivado 10-monohidroxi. O medicamento é iniciado sob a forma de uma dose oral de 600 mg por dia e aumentado em 300 mg para uma dose diária total de 1.200 a 1. 800 mg por dia. O mecanismo de acção é o mesmo que a carbamazepina, mas a oxcarbazepina também reduz a actividade dos canais de cálcio activados de alta tensão., A oxcarbazepina tem menos efeitos adversos e interacções medicamentosas do que a carbamazepina, e é uma alternativa adequada para doentes em idade avançada com disfunção renal, hepática e cardíaca. Uma vez que a oxcarbazepina é um análogo da carbamazepina, também deve ser evitada em doentes que expressem o alelo genético HLA-B*15:02 devido à rara reacção cutânea.19,20
em resumo, a carbamazepina e a oxcarbazepina continuam a ser o padrão-ouro para a farmacoterapia da TGN. Os anticonvulsivantes devem ser cuidadosamente titulados, com monitorização frequente dos efeitos adversos e interacções medicamentosas., A tabela 1 resume a carbamazepina e a oxcarbazepina como tratamentos de primeira linha para a TGN.
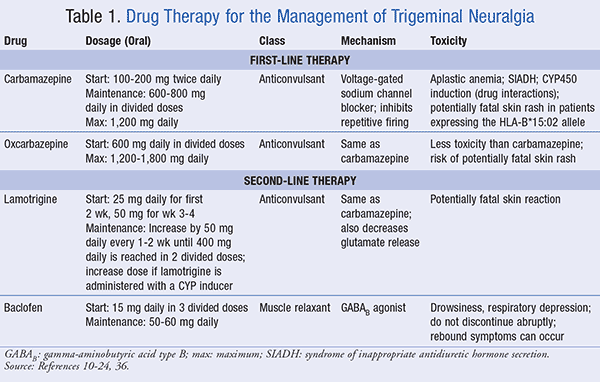
Segunda linha de tratamento medicamentoso
O seguinte drogas são reservados para pacientes que não respondem a carbamazepina e oxcarbazepina, ou ter uma preocupação com os efeitos adversos ou interações medicamentosas, como eles são considerados adjuvante para TGN gestão. Além disso, existem menos estudos disponíveis para evidência da sua eficácia.,lamotrigina: a lamotrigina é um anticonvulsivante, que suprime a rápida activação dos neurónios e produz um bloqueio dependente da tensão e do uso dos canais de sódio (na+), estabilizando as membranas neuronais. Há também uma diminuição na libertação de glutamato, o neurotransmissor excitatório. Para a TGN, a lamotrigina fornece uma terapia adjuvante eficaz.A lamotrigina é administrada por via oral numa dose diária de 25 mg durante as primeiras 2 semanas, e depois aumentada para 50 mg por dia durante as semanas 3 e 4, até que a dose total de lamotrigina atinja 400 mg por dia (em duas doses divididas)., Doentes a receber terapêutica simultânea com indutores do CYP3A4 deve ser iniciado com a lamotrigina, na dose de 50 mg uma vez por dia, titulação ascendente, conforme necessário, para 100 mg uma vez por dia na semana 3, 200 mg uma vez por dia em semana de 5, 300 mg uma vez por dia na semana 6, e 400 mg uma vez por dia na semana 7. Os doentes a tomar inibidores da CYP3A4 devem começar com uma dose mais baixa (12, 5-25 mg) em dias alternados, e ser aumentados em 25 mg de 2 em 2 semanas, até um total de 400 mg por dia., Foram notificadas reacções cutâneas potencialmente fatais com o tratamento com lamotrigina, especialmente nas semanas iniciais da terapêutica, e os doentes devem ser instruídos a descontinuar imediatamente o medicamento ao primeiro sinal de erupção cutânea.Baclofeno: o Baclofeno é um relaxante do músculo esquelético, actuando como agonista do ácido gama-aminobutírico Tipo B (GABAB). O tratamento com baclofeno permite um aumento do influxo iónico de cloreto e o encerramento dos canais de cálcio pré-sinápticos, o que reduz a libertação de transmissores excitatórios no SNC para reduzir os espasmos musculares., Para o tratamento da dor, o baclofen reduz a substância P na medula espinhal. A dose inicial de baclofen para TGN é de 15 mg por dia administrada por via oral em três tomas divididas, com titulação gradual para uma dose de manutenção de 50 a 60 mg por dia. Para o TGN, observa-se que o baclofen reduz o número de episódios dolorosos e prolonga a remissão.23 baclofen pode induzir sonolência e depressão respiratória Em caso de sobredosagem. A droga deve ser lentamente reduzida e a retirada abrupta é desencorajada, como espasticidade rebound, alucinações e convulsões podem ocorrer.,A tabela 1 resume as acções da lamotrigina e do baclofen como terapêutica farmacológica de segunda linha para a TGN.gabapentina: a gabapentina é um análogo do GABA que se observa ser valioso para o tratamento da dor neuropática.25 a droga modula a libertação do GABA, sem acção directa do receptor. No SNC, a gabapentina liga-se aos canais de cálcio do tipo N, resultando numa diminuição da entrada de cálcio nos neurónios. A gabapentina é iniciada por via oral com uma dose diária de 300 mg de TGN e pode ser aumentada em 300 mg de 2 em 2 a 3 dias, de acordo com a tolerância., A dose diária máxima de gabapentina é de 1.800 mg. Os efeitos mais frequentes associados à gabapentina são sonolência, tonturas, ataxia, cefaleias e tremor. Existem interacções medicamentosas mínimas associadas a este análogo GABA.
toxina botulínica do tipo A (Botox-a): observou-se que o Botox-a é uma terapêutica eficaz para várias patologias neurológicas, incluindo cefaleias.26-28 previne a libertação dependente de cálcio da acetilcolina para induzir o relaxamento muscular., Embora a eficácia desta toxina no TGN não seja totalmente compreendida, pensa-se que a libertação de peptídeos moduladores nociceptivos inibe a sensibilização central e periférica.Em vários estudos clínicos, a dose padrão de Botox-a para o tratamento da TGN foi de 25 a 100 U injectada nas zonas de activação, com alívio da dor até 12 semanas. Os efeitos adversos notificados incluíram assimetria facial e edema no local da injecção, o que foi tolerado por doentes com um curto período de recuperação.,30-32 serão necessários estudos adicionais para estabelecer o resultado clínico a longo prazo do tratamento com Botox-A em TGN.outros agentes: os doentes podem sentir dor disruptiva ou aumento da duração e intensidade da TGN, o que requer o uso de analgésicos opióides potentes, tais como morfina ou oxicodona. A preocupação com o uso de agonistas do receptor mu-opióide continua a ser o potencial para sedação extrema, dependência e depressão respiratória Em caso de sobredosagem.,Observou-se que o bloqueador dopaminérgico pimozida tem algum benefício para o TGN que não responde à terapêutica de primeira linha com carbamazepina.No entanto, existe uma preocupação com efeitos extrapiramidais e arritmias cardíacas com este antagonista dopamine2 (D2), especialmente em doentes mais velhos.Assim, a pimozida é evitada pela maioria dos clínicos para a terapêutica com TGN.
lidocaína é um bloqueador dos canais de sódio, que impede a acção de propagação potencial nos sistemas nervosos central e periférico., A farmacocinética deste anestésico limita a sua utilização, uma vez que a sua curta semi-vida reduz a duração da analgesia para um máximo de 24 horas, quando administrado por via IV para TGN.Além disso, doses mais elevadas de lidocaína podem reduzir a condução do miocárdio e induzir tremores e sensações anormais nas extremidades.A Fosfenitoina é um pró-fármaco da fenitoína anticonvulsivante., Os doentes que se tornaram refractários aos medicamentos orais, apresentando em crise aguda de TGN, podem sentir alívio da dor de aproximadamente 48 horas de duração com este bloqueador dos canais de sódio, até que outros fármacos farmacoterapêuticos sejam considerados ou para fornecer analgesia antes da intervenção cirúrgica.Cirurgia: a cirurgia é reservada a doentes que tenham tentado pelo menos três fármacos sem sucesso ou que não tolerem os efeitos adversos ou interacções medicamentosas. A cirurgia deve ser cuidadosamente considerada, uma vez que certos procedimentos são invasivos, utilizam anestesia e aumentam a probabilidade de infecções., Os métodos mais comumente usados incluem descompressão microvascular, rizotomia e radiocirurgia gama-faca.37
conclusão
a terapêutica farmacológica continua a ser o tratamento inicial para doentes com TGN, sendo a terapêutica anticonvulsivante com carbamazepina a terapêutica de primeira linha estabelecida. Medicamentos de segunda linha são adicionados se o paciente é incapaz de tolerar os efeitos adversos ou interações medicamentosas. Os farmacêuticos desempenham um papel único na monitorização do paciente para estes resultados., Os estudos clínicos expandiram o possível papel de outros medicamentos para o tratamento desta dor neuropática, e estes mecanismos devem ser avaliados como opções para controlar esta dor crónica no futuro.