I batteri del genere Ehrlichia sono stati a lungo riconosciuti come patogeni veterinari, ma il primo caso umano di ehrlichiosi non è stato identificato fino al 1986. Da quell’anno, il numero di segnalazioni di casi è cresciuto abbastanza costantemente e attualmente si attesta intorno a 500 all’anno. Sebbene l’ehrlichiosi sia una malattia segnalabile a livello nazionale, la segnalazione è passiva e si presume quindi che l’incidenza reale dell’infezione da Ehrlichia sia significativamente più alta., Questo sospetto è sostenuto dagli alti tassi di sieroprevalenza di fondo (~12-15%) nelle aree endemiche, una scoperta che indica anche che molte infezioni sono lievi e autolimitanti o asintomatiche.
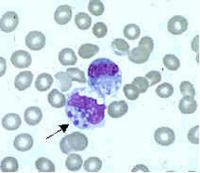
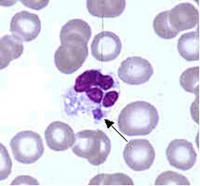
Gli Ehrlichia sono piccoli batteri gram-negativi, di forma rotonda o ellissoidale., Essi invadono preferenzialmente fagociti mononucleati, come monociti e macrofagi, e in alcuni casi neutrofili. In tutti questi tipi di cellule occupano vacuoli citoplasmatici, di solito in microcolonie batteriche note come morule. Ehrlichia ciclo in natura tra zecche e mammiferi, e può causare malattie in molte specie di mammiferi.
I due agenti primari noti dell’ehrlichiosi umana sono E. chaffeensis ed E. ewingii. (Una terza specie, E. canis, è stata recentemente trovata per infettare gli esseri umani, ma il suo significato come agente patogeno umano non è ben compreso a questo punto.) E., chaffeensis mira ai monociti ed è quindi indicato come l’agente di “ehrlichiosi monocitica umana” (HME). Al contrario, E. ewingii invade preferenzialmente i granulociti neutrofili. A questo proposito, assomiglia al patogeno dell’anaplasma A. phagocytophilum (vedi sezione sull’anaplasmosi, sotto), l’agente dell’anaplasmosi granulocitica umana (HGA), sebbene sia geneticamente e sierologicamente molto più vicino a E. chaffeensis. Per evitare confusione con HGA, la maggior parte dei ricercatori preferisce chiamare questa entità della malattia “human ewingii ehrlichiosis.,”
E. chaffeensis è noto per essere trasmesso dalla zecca lone star, Amblyomma americanum, e white tail deer sembra essere il suo più importante serbatoio naturale di mammiferi., Negli Stati Uniti, i casi della malattia generalmente traccia la distribuzione nota della zecca lone star, che si verificano in tutto il centro-sud, sud-est e medio-Atlantico stati, anche se ci sono stati anche casi sparsi in stati con nessuna popolazione nota di queste zecche, come Montana e Utah. E. ewingii è anche pensato per essere trasmesso da zecche lone star, ma meno si sa circa la sua storia naturale e il ciclo enzootico.
I pazienti hanno maggiori probabilità di essere infettati da Ehrlichia nei mesi primaverili ed estivi, anche se i casi si verificano anche in autunno., A differenza della malattia di Lyme e della febbre maculata delle Montagne Rocciose, l’ehrlichiosi colpisce preferenzialmente le persone anziane, probabilmente a causa di fattori immunologici dell’ospite. Tuttavia, sono stati riportati casi gravi e persino fatali anche nei bambini e nei giovani adulti.
Segni e sintomi
Sebbene E. chaffeensis ed E. ewingii invadano diverse cellule ospiti, sembrano produrre un decorso clinico simile nell’uomo. La maggior parte dei pazienti sviluppa sintomi da una a due settimane dopo la puntura di zecca e oltre il 70% avrà febbre, brividi, forte mal di testa e mialgie., I sintomi meno comuni includono nausea e vomito e confusione. Può anche verificarsi un’eruzione maculopapulare (facilmente distinguibile dalla febbre maculata delle Montagne rocciose). Come con molte altre malattie trasmesse da zecche, i sintomi sono in gran parte non specifici, confondendo così la diagnosi.
Sebbene la maggior parte dei casi di HME non siano complicati, è una malattia potenzialmente grave. I tassi di ospedalizzazione nei pazienti sintomatici sono stimati al 40-50% e i decessi sono compresi nell’intervallo 2-3%., A maggior rischio sono i pazienti con immunosoppressione sottostante, come i destinatari di trapianto di organi o i pazienti affetti da HIV o cancro. Questi pazienti sono anche ad aumentato rischio di complicanze nell’ehrlichiosi ewingii umana, ma non sono stati riportati decessi per questa infezione.
Le principali complicanze dell’ehrlichiosi sono febbre prolungata, sindrome da shock tossico o settico, coagulopatia, sindrome da distress respiratorio dell’adulto e manifestazioni del sistema nervoso centrale come meningoencefalite, convulsioni e coma., Le neuropatie periferiche, principalmente la neurite cranica, sono più rare, ma sono state anche riportate.
Diagnosi
La potenziale gravità delle infezioni ehrlichiali rende critica la diagnosi precoce. I risultati comuni sugli esami del sangue convenzionali includono leucopenia, trombocitopenia e transaminasi sieriche elevate, e questa triade, che si trova anche nella febbre maculata di Rocky Mountain, dovrebbe indurre i medici a considerare seriamente il trattamento antibiotico empirico, specialmente se il paziente proviene da un’area endemica e ha avuto una recente esposizione alle zecche.,
Dal punto di vista della tempestività, il test diagnostico più utile per l’ehrlichiosi è probabilmente la reazione a catena della polimerasi (PCR). È stato riportato che la sensibilità varia tra il 60 e l ‘ 85% per E. chaffeensis; la sensibilità per le infezioni da E. ewingii non è nota, ma la PCR è l’unico test diagnostico definitivo per E. ewingii, che finora non è mai stato coltivato in vitro. La sensibilità alla PCR è influenzata negativamente dal precedente trattamento antibiotico, quindi i campioni di sangue per il test PCR devono essere prelevati prima di iniziare il trattamento.,
L’esame di strisci di sangue colorati da Wright per le classiche colonie di morule ehrlichiali è chiaramente diagnostico per E. chaffeensis se positivo nei monociti. Questo test può essere eseguito rapidamente, ma è di limitata utilità nel mondo reale a causa della sua mancanza di sensibilità, che raramente supera il 25%. Come con la PCR, la precedente terapia antibiotica riduce la sensibilità.
La coltura di E. chaffeensis è possibile dal sangue o dal liquido cerebrospinale, ma di solito richiede almeno due settimane. Pertanto, questo metodo è utile solo per la conferma retrospettiva della diagnosi., Allo stesso modo, i cambiamenti nei titoli anticorpali rilevati dal test immunofluorescente indiretto (IF) durante la fase di convalescenza possono sostenere la diagnosi, ma questo metodo di prova non è utile durante la malattia acuta, quando le decisioni di trattamento devono essere formulate. I medici devono anche essere consapevoli del fatto che gli anticorpi IgG possono rimanere elevati per anni dopo l’infezione, e risultati falsi positivi sono stati associati con molte altre condizioni, tra cui diverse malattie trasmesse da zecche (malattia di Lyme, Rocky Mountain Spotted fever, e Q fever).