Eine unserer Fragen zum NEJM Knowledge+ Internal Medicine Board Review hat eine Menge Diskussionen und Unsicherheit hervorgerufen. Es fordert den Lernenden auf, die beste sofortige Reaktion auf einen Patienten mit einer Komplikation der Platzierung eines Zentralvenenkatheters (CVC) auszuwählen., Die fallbasierte Frage erfordert mehrere kognitive Schritte, einschließlich der Berücksichtigung der möglichen unerwünschten Ereignisse, die nach der Durchführung einer CVC auftreten können, der Interpretation der Ergebnisse der körperlichen Untersuchung und der Identifizierung der geeigneten Interventionen für ICU-Notfälle. Beginnen wir mit dem Fall.
Der Fall & Frage
Ein 83-jähriger Mann mit Bluthochdruck und chronischer Niereninsuffizienz in der Vorgeschichte weist eine Hauptbeschwerde über einen veränderten psychischen Status und eine Temperatur von 39, 5°C auf., Sein Blutdruck beträgt 104/64 mm Hg, seine Herzfrequenz beträgt 144 Schläge pro Minute und seine Atemfrequenz beträgt 25 Atemzüge pro Minute.
Erste Labortests zeigen eine Leukozytenzahl von 26.500 pro mm3 (Referenzbereich, 4500-11.000). Die Urinanalyse ist positiv für Nitrite und Leukozytenesterase, zeigt 50 weiße Zellen pro Hochleistungsfeld (0-2) und zeigt gramnegative Stäbchen auf Gramflecken.
Der Patient wird mit Breitbandantibiotika begonnen., Wegen des schlechten vaskulären Zugangs wird (nach mehreren Versuchen) ein Links-Subclavia-Zentralvenenkatheter platziert, dessen Position durch ein tragbares Thorax-Röntgenbild überprüft wird.
Zwei Stunden später wird der Patient trotz fortgesetzter Reanimation und medizinischer Therapie mit einem Blutdruck von 65/35 mm Hg akut blutdrucksenkend. Darüber hinaus hat sich sein zusätzlicher Sauerstoffbedarf über eine Nonreather-Maske von 2 auf 15 Liter pro Minute erhöht.,
Die körperliche Untersuchung zeigt eine tracheale Abweichung nach rechts, fehlende Atemgeräusche über der linken Brust und Stumpfheit bei Perkussion über der vorderen und hinteren linken Brust.
Was ist der geeignetste nächste Schritt bei der Behandlung dieses Patienten?
Die Auswahl
- Nadeldekompression
- Platzierung eines Thorakostomie-Röhrchens mit großem Durchmesser
- Tragbares Thorax-Röntgenbild
- CT der Brust mit intravenösem Kontrast
- Sofortige chirurgische Thorakotomie und Exploration
Die richtige Antwort
B., Platzierung einer Thorakostomie-Röhre mit großem Durchmesser
Komplikationen bei der Platzierung eines Zentralvenenkatheters
Der erste Schritt bei der Durchführung dieses klinischen Szenarios besteht darin, die Komplikationen, die mit der Platzierung der Zentrallinie in der Subclavia-Position verbunden sein können, umfassend zu überprüfen. Für die meisten Kliniker ist die größte Sorge während der CVC-Platzierung die Möglichkeit, einen Pneumothorax zu verursachen. Pneumothorax ist jedoch nicht das einzige Risiko. CVC-Platzierung kann auch zu Gefäßverletzungen führen, am häufigsten durch arterielle Punktion, die anschließend einen Hämothorax verursachen kann.,
Hämothorax und Pneumothorax sind die beiden wahrscheinlichsten Komplikationen in dem oben dargestellten Fall. Beide sind etwas häufiger mit Subclavia als interne juguläre CVC-Platzierung, und Kliniker können das Risiko für beide reduzieren, indem sie Ultraschall während des Verfahrens verwenden. Während die Verletzung, die zu Hämothorax und Pneumothorax führt, während der Linienplatzierung auftritt, dauert es normalerweise einige Zeit, bis sich der Patient klinisch von diesen Komplikationen verschlechtert., Hämothorax kann entweder zu einer Spannungsphysiologie oder einem hypovolämischen Schock führen, dessen Manifestation einige Minuten bis Stunden dauert, da sich Blut im Pleuraraum ansammeln muss. Pneumothorax kann auch zu einer Spannungsphysiologie führen-obwohl der daraus resultierende hämodynamische Kompromiss, wenn ein Patient mechanisch beatmet wird, normalerweise schneller ist als bei Hämothorax. Dies liegt daran, dass der Überdruck über mehrere Minuten zu einer zunehmenden Luftmenge im Pleuraraum führt.
Zwei weitere Komplikationen, die bei der Platzierung eines CVC zu berücksichtigen sind, sind Arrhythmie und Luftembolie., Arrhythmien werden im Allgemeinen dadurch verursacht, dass der Führungsdraht in den rechten Ventrikel eintritt, und werden normalerweise durch Zurückziehen des Führungsdrahts abgebrochen. Luftembolie kann auftreten, sobald der Gefäßzugang mit der Einführnadel erhalten wurde und Schritte zur Platzierung des Katheters im Gange sind. Luft kann durch die Nadel oder durch den Katheter mitgerissen werden, bevor alle Anschlüsse verschlossen werden. Die Symptome einer Luftembolie reichen von Dyspnoe bis zum kardiovaskulären Kollaps., Sowohl Luftembolie als auch Arrhythmien sind Komplikationen, die während der Platzierung der CVC auftreten, was bei diesem Patienten nicht der Fall war, dessen Komplikationen sich 2 Stunden nach dem Eingriff manifestierten.
Zu den längerfristigen Risiken von CVCs gehören Infektionen, Thrombosen und Venenstenosen — aber wie oben erwähnt, traten die Symptome dieses Patienten 2 Stunden nach dem Eingriff auf, sodass keines dieser Risiken vernünftige Bedenken darstellt.,
Nachdem die möglichen Komplikationen berücksichtigt und eingegrenzt wurden, sollte sich der Lernende nun darauf konzentrieren, zwischen den beiden wahrscheinlichsten Komplikationen in diesem Fall — Pneumothorax und Hämothorax — zu unterscheiden und dann den besten Eingriff zu bestimmen.
Hämothorax vs. Pneumothorax
In einem Notfall auf der Intensivstation besteht der erste Schritt darin, zum Bett zu gehen und den Patienten zu untersuchen. In diesem Fall gibt es einige wichtige physikalische Befunde, die helfen sollten, die Ursache der Hypotonie zu bestimmen und zwischen Hämothorax und Pneumothorax zu unterscheiden., Der erste bemerkenswerte Befund ist die Trachealabweichung nach rechts, weg von der Seite, auf der das Verfahren durchgeführt wurde. Dies sollte sofort die Besorgnis über die Spannungsphysiologie als Ursache für den akuten Blutdruckabfall wecken. Die Abweichung von der Seite, auf der der CVC platziert wurde, deutet darauf hin, dass etwas den Pleuraraum füllt und das Herz und das Mediastinum in den entgegengesetzten Hemithorax drückt.
Das Fehlen von Atemgeräuschen hilft nicht, zwischen Hämothorax und Pneumothorax zu unterscheiden, da beide zu fehlenden Atemgeräuschen führen würden., Die Perkussionsprüfung ist jedoch hilfreich, um zwischen diesen beiden Komplikationen zu unterscheiden. In diesem Fall ist die Perkussion sowohl nach vorne als auch nach hinten links stumpfsinnig. Dieses Ergebnis legt nahe, dass sich Flüssigkeit im Pleuraraum befindet, nicht Luft. Ein Pneumothorax wäre hyperresonant auf Perkussion.
Insgesamt stimmen die Ergebnisse der körperlichen Untersuchung dieses Patienten bei der Einstellung einer kürzlichen CVC-Platzierung mit einem relativ schnell akkumulierenden Hämothorax mit der daraus resultierenden Spannungsphysiologie überein.,
Sofortige Behandlung
Der am besten geeignete nächste Schritt ist das Eingreifen in den Hämothorax, um die durch das sich schnell ansammelnde Blut verursachte Spannungsphysiologie zu lindern. Das Blut muss mit einem Brustrohr mit großem Durchmesser abgelassen werden (>36 Französisch), da es sehr wahrscheinlich in einem Rohr mit kleinerem Kaliber gerinnt.
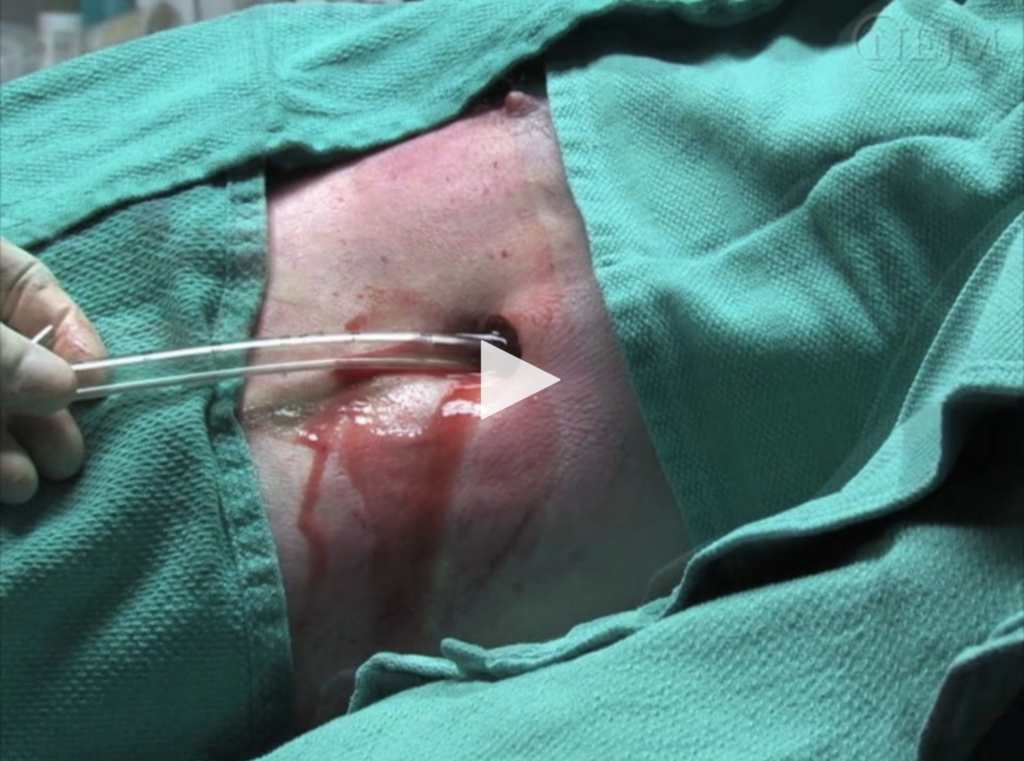
Dev et al. Videos in der klinischen Medizin: chest-tube insertion. N Engl J Med 2007 Oktober; 357: e15.,
Die Nadeldekompression wäre die richtige Intervention für einen Pneumothorax, aber sie würde einen Hämothorax nicht effektiv behandeln, da das Kaliber eines Angiokathen viel zu klein wäre, um effektiv Blut aus der Brust abzulassen — der Fluss wäre so langsam, dass es keinen Einfluss auf die Spannungsphysiologie geben würde, selbst wenn der Prozeduralist versuchen würde, ihn so schnell wie möglich abzusaugen. Zusätzlich wird die Nadel normalerweise im zweiten Interkostalraum platziert., Angesichts der Tatsache, dass sich Blut in den abhängigen Thoraxzonen befinden würde, wäre es unwahrscheinlich, dass es aus etwas abfließen würde, das so hoch im Brustkorb platziert ist.
Obwohl einige Patienten schließlich eine chirurgische Untersuchung des Pleurarraums für anhaltende Blutungen oder unvollständig evakuiertes Blut benötigen, wäre dies nicht der beste erste Schritt, da es zu viel Zeit in Anspruch nehmen würde, um in den Operationssaal zu gelangen.
Was ist schließlich mit einer Röntgenaufnahme der Brust?
Bildgebung
In fast jeder Einrichtung dauert es einige Minuten (wenn nicht länger), um eine Röntgenaufnahme des Brustkorbs zu erhalten., Bei Patienten, die akut mit Spannungsphysiologie von einem Hämothorax dekompensieren, sollte die Behandlung für eine Röntgenaufnahme der Brust nicht verzögert werden. Eine Röntgenaufnahme des Brustkorbs würde helfen, zwischen Pneumothorax und Hämothorax zu unterscheiden, aber die körperliche Untersuchung sollte ausreichend sein.
Beispiel eines Hämothorax

Bild mit freundlicher Genehmigung von Dr. Bruno Di Muzio und Radiopaedia.org, aus dem Fall rID: 47394.,
Beispiel eines Pneumothorax
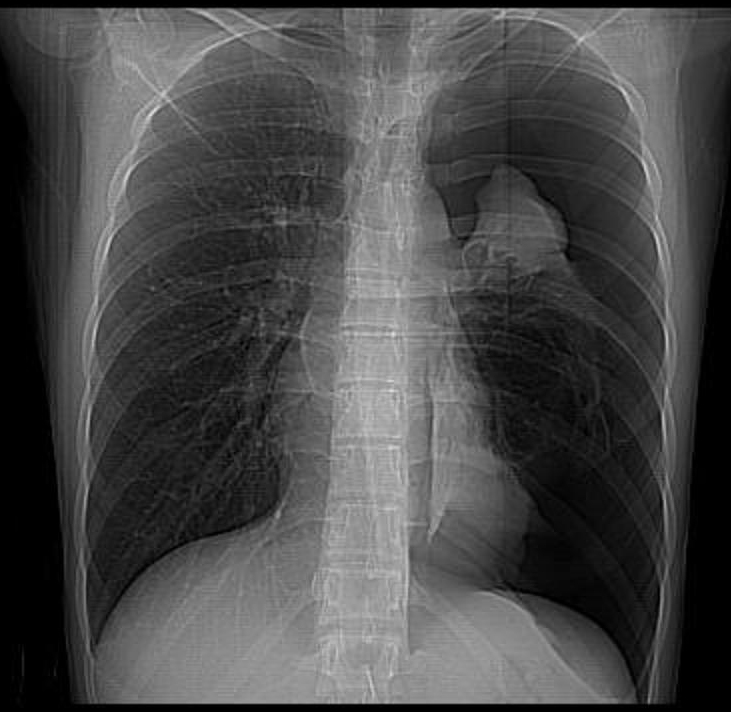
Bild mit freundlicher Genehmigung von Dr. Ruslan Asadov, und Radiopaedia.org aus der Falle befreien: 9484.
Sowohl bei einem Hämothorax als auch bei einem Pneumothorax erwarten wir, dass das Mediastinum und die Herzsilhouette auf die gegenüberliegende Seite des Thorax geschoben werden (d. H. Weg vom Blut oder der Luft, die den Pleuraraum füllen). Im Falle eines Pneumothorax würden wir eine Pleurallinie und einen signifikanten Teil des betroffenen Hemithorax ohne Lungenmarkierungen sehen., Im Gegensatz dazu würde ein Hämothorax den gesamten betroffenen Hemithorax trüben.
In vielen Intensivstationen würde ein Ultraschall am Bett verwendet, um zwischen diesen beiden Ätiologien zu unterscheiden. Ultraschall ist oft schnell auf dem Gerät verfügbar, so dass es auf die linke Brust angewendet werden könnte. Wenn sich zwischen der Brustwand und der Lunge eine große schalldichte Ansammlung befand, würde ein Erguss diagnostiziert. Wenn stattdessen kein Lungengewebe vorhanden wäre, wäre ein Pneumothorax sehr wahrscheinlich. Lungenrutschen ist die sichtbare Bewegung, die gesehen wird, wenn die viszerale Pleura entlang der parietalen Pleura gleitet., Dies ist in der normalen Lunge zu sehen, würde aber in einem Pneumothorax fehlen, wo Luft jetzt die viszeralen und parietalen Pleuren trennt. Die schnelle Verwendung eines Ultraschalls könnte die Ergebnisse der körperlichen Untersuchung bestätigen und dem Kliniker mehr Selbstvertrauen geben, mit der erforderlichen Brust-Schlauch-Platzierung voranzukommen.
Nach Hause nehmen
Dieser Fall zeigt das Risiko eines Spannungs-Hämothorax als Komplikation der CVC-Platzierung, den Wert der körperlichen Untersuchung bei der Unterscheidung zwischen Hämothorax und Pneumothorax und die Wichtigkeit der Behandlung eines Hämothorax mit einem Brustschlauch mit großem Durchmesser.,
 Patricia A. Kritek, MD, ist praktizierende Lungen-und Intensivmedizin Arzt und Professor für Medizin in der Abteilung für Lungen-und Intensivmedizin an der University of Washington, Seattle. Sie studierte Innere Medizin am Brigham and Women ‚ s Hospital in Boston, Massachusetts, und absolvierte ihre Fellowship-Ausbildung im Harvard PCCM-Programm. Derzeit besucht sie sowohl die medizinische Intensivstation als auch die chirurgische Intensivstation des UW Medical Center. Dr., Kritek ist ein Kliniker Erzieher, die erhielt Ihre EdM von der Harvard Graduate School of Education. Sie nimmt an der Lehre und Beratung von Medizinstudenten, Bewohnern und Stipendiaten teil. Ihre Bildungsarbeit konzentrierte sich darauf, zu untersuchen, wie medizinische Auszubildende auf allen Ebenen am besten Feedback und Anleitung erhalten können. Dr. Kritek schreibt seit 2011 für das NEJM Journal Of General Medicine und ist Abschnittsredakteur für NEJM Knowledge+.
Patricia A. Kritek, MD, ist praktizierende Lungen-und Intensivmedizin Arzt und Professor für Medizin in der Abteilung für Lungen-und Intensivmedizin an der University of Washington, Seattle. Sie studierte Innere Medizin am Brigham and Women ‚ s Hospital in Boston, Massachusetts, und absolvierte ihre Fellowship-Ausbildung im Harvard PCCM-Programm. Derzeit besucht sie sowohl die medizinische Intensivstation als auch die chirurgische Intensivstation des UW Medical Center. Dr., Kritek ist ein Kliniker Erzieher, die erhielt Ihre EdM von der Harvard Graduate School of Education. Sie nimmt an der Lehre und Beratung von Medizinstudenten, Bewohnern und Stipendiaten teil. Ihre Bildungsarbeit konzentrierte sich darauf, zu untersuchen, wie medizinische Auszubildende auf allen Ebenen am besten Feedback und Anleitung erhalten können. Dr. Kritek schreibt seit 2011 für das NEJM Journal Of General Medicine und ist Abschnittsredakteur für NEJM Knowledge+.